Лечение гастроэзофагеальной рефлюксной болезни. Гастроэзофагеальная рефлюксная болезнь Гэрб эндоскопически негативная форма
ДИАГНОСТИКА. По сочетанию клинической картины и эндоскопических признаков выделяют следующие формы ГЭРБ у детей.
I. Типичная форма. Диагноз может быть поставлен при наличии у больного пищеводных жалоб в сочетании с эндоскопически и гистологически подтвержденным эзофагитом . При этом наличие СГПОД и внепищеводных симптомов возможно, но не обязательно.
II. Эндоскопически негативная форма. В практике педиатра встречается относительно редко. Диагноз устанавливают при двух кардинальных признаках: пищеводных жалобах и внепищеводных симптомах. При эндоскопическом исследовании картина эзофагита отсутствует.
III. Бессимптомная форма. Отсутствие специфических пищеводных симптомов сочетается с эндоскопическими признаками эзофагита. Нередко эти признаки - случайная находка при выполнении ФЭГДС по поводу болевого абдоминального синдрома . Суточная рН-метрия подтверждает патологический ГЭР .
IV. Метапластическая форма. При данной форме гистологическое исследование обнаруживает желудочную метаплазию. Клинические симптомы эзофагита , часто СГПОД . Внепищеводные признаки заболевания возможны, но не обязательны. Метапластическую форму следует отличать от пищевода Барретта (ПБ) , считающегося осложнением ГЭРБ. Кардинальный признак ПБ - обнаружение участков кишечной метаплазии с возможной дисплазией на фоне воспаления слизистой оболочки.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА.
Диагноз основной: гастроэзофагеальная рефлюксная болезнь (рефлюкс- эзофагит IIВ степени), среднетяжелая форма. Осложнение: постгеморрагическая анемия .
Б. Моторные нарушения:
Умеренно выраженные моторные нарушения в области НПС (подъем Z- линии до 1 см), кратковременное провоцированное субтотальное (по одной из стенок) пролабирование на высоту 1-2 см, снижение тонуса НПС;
Отчетливые эндоскопические признаки недостаточности кардии, тотальное или субтотальное провоцированное пролабирование на высоту более 3 см с возможной частичной фиксацией в пищеводе;
Выраженное спонтанное или провоцированное пролабирование выше ножек диафрагмы с возможной частичной фиксацией ( СГПОД).
ГИСТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ. Гистологическая картина рефлюкс-эзофагита характеризуется гиперплазией эпителия в виде утолщения слоя базальных клеток и удлинения сосочков, инфильтрацией лимфоцитами и плазматическими клетками, полнокровием сосудов подслизистого слоя. Реже определяют дистрофические и метапластические изменения.
ВНУТРИПИЩЕВОДНАЯ рН-метрия (суточное рН-мониторирование). Метод незаменим для определения патологического ГЭР . Рефлюкс у взрослых и детей старше 12 лет следует считать патологическим, если время, за которое рН достигает значения 4,0 и ниже, составляет 4,2% всего времени записи, а общее число рефлюксов превышает 50. Характерно повышение индекса De Meester , в норме не превышающего 14,5. Для детей младшего возраста разработана специальная нормативная шкала.
ИНТРАЭЗОФАГЕАЛЬНАЯ ИМПЕДАНСОМЕТРИЯ. Методика основана на изменении интраэзофагеального сопротивления в результате ГЭР.
МАНОМЕТРИЯ ПИЩЕВОДА. Методика позволяет исследовать границы НПС , оценить его состоятельность и способность к релаксации при глотании. Для ГЭРБ характерно снижение тонуса сфинктера.
РАДИОИЗОТОПНАЯ СЦИНТИГРАФИЯ. Радиоизотопная сцинтиграфия с 99mТс позволяет оценить пищеводный клиренс и эвакуацию из желудка; чувствительность метода колеблется от 10 до 80%.
ДИФФЕРЕНЦИАЛЬНАЯ ДИГНОСТИКА. У детей раннего возраста клиническая картина ГЭРБ требует исключения пороков развития ЖКТ (
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) - это хроническое рецидивирующее заболевание, обусловленное нарушением моторно-эвакуаторной функции гастроэзофагеальной зоны и характеризующееся спонтанным или регулярно повторяющимся забрасыванием в пищевод желудочного и дуоденального содержимого, что приводит к повреждению дистального отдела пищевода и появлению характерных симптомов (изжога, ретростернальные боли, дисфагия).
МКБ-10:
К21 - Гастроэзофагеальный рефлюкс с эзофагитом
К22 - Гастроэзофагеальный рефлюкс без эзофагита
Эпидемиология
Истинная распространенность заболевания мало изучена, что связано с большой вариабельностью клинических проявлений - от эпизодически возникающих изжог до ярких признаков осложненного рефлюкс-эзофагита. Симптомы гастроэзофагеальной рефлюксной болезни выявляются при тщательном опросе почти у 50% взрослого населения, а эндоскопические признаки - более чем у 10% лиц, подвергшихся эндоскопическому исследованию. Пищевод Барретта развивается у 20% пациентов с рефлюкс-эзофагитом и встречается с частотой 376 на 100 тыс. (0,4%) населения. Тенденция к увеличению заболеваемости ГЭРБ явилась основанием провозгласить на 6-й Европейской гастроэнтерологической неделе (Бирменгем, 1997) лозунг: «XX век - век язвенной болезни, XXI век - век ГЭРБ».
Этиология
ГЭРБ - многофакторное заболевание. Выделяют следующие предрасполагающие факторы:
Ожирение;
Беременность;
Курение;
Хиатальная грыжа;
Лекарства (антагонисты кальция, антихолинергические препараты, Р-блокаторы и др.).
Развитие заболевания связывают с рядом причин:
1)с недостаточностью нижнего эзофагеального сфинктера;
2)с рефлюксом желудочного и дуоденального содержимого в пищевод;
3)со снижением пищеводного клиренса;
4)с уменьшением резистентности слизистой пищевода.
Непосредственной причиной рефлюкс-эзофагита является длительный контакт желудочного (соляная кислота, пепсин) или дуоденального содержимого (желчные кислоты, трипсин) со слизистой оболочкой пищевода.
Патогенез
Поскольку давление в желудке выше, чем в грудной полости, рефлюкс желудочного содержимого в пищевод должен быть явлением постоянным. Однако благодаря запирательным механизмам кардии он возникает редко, на короткое время (менее 5 мин.) и вследствие этого не рассматривается как патология.
Ряд факторов способствуют развитию патологического заброса желудочного содержимого в пищевод. Среди них:
Несостоятельность нижнего пищеводного сфинктера;
Преходящие эпизоды расслабления нижнего пищеводного сфинктера;
Недостаточность пищеводного клиренса;
Патологические изменения со стороны желудка, которые усиливают выраженность физиологического рефлюкса.
1. Группа факторов, формирующих несостоятельность нижнего пищеводного сфинктера. Защитная «антирефлюксная» функция нижнего пищеводного сфинктера (НПС) обеспечивается благодаря поддержанию тонуса его мускулатуры, достаточной протяженности сфинктерной зоны и расположению части сфинктерной зоны в брюшной полости.
Давление в НПС в состоянии покоя в норме составляет 10-35 мм рт. ст., что превышает базальное давление в пищеводе и полости желудка. Тонус сфинктера находится под влиянием фаз дыхания, положения тела, приема пищи и пр. Так, в ночное время тонус нижнего пищеводного сфинктера наиболее высокий; он снижается при приеме пищи.
У достаточно большой части пациентов, страдающих ГЭРБ, выявляется снижение базального давления в НПС; в других случаях наблюдаются эпизоды преходящего расслабления его мускулатуры.
Установлено, что в поддержании тонуса НПС играют роль гормональные факторы. Считается, что релаксирующее влияние прогестерона вносит существенный вклад в развитие симптомов ГЭРБ у беременных женщин.
Ряд медикаментов и некоторые продукты питания способствуют снижению базального давления в НПС и развитию или поддержанию патологического рефлюкса.
Лекарственные препараты, компоненты пищи и «другие вредные воздействия, снижающие давление в нижнем пищеводном сфинктере
Лекарственные средства | Компоненты пищи, вредные привычки |
Антихолинергические препараты | Алкоголь |
| Агонисты (β-андренорецепторов (изопреналин) | |
Теофиллин | |
Бензодиазепины | Шоколад |
Блокаторы кальциевых каналов (нифедипин, верапамил) | Мята |
Опиоиды | Никотин |
Достаточная протяженность сфинктерной зоны и внутрибрюшного отрезка НПС также служит важным антирефлюксным фактором. Общая протяженность сфинктерной зоны составляет от 2 до 5 см. При уменьшении этой величины и/или уменьшении длины внутрибрюшного отрезка сфинктера, подверженного влиянию положительного внутрибрюшного давления, возрастает вероятность развития патологического рефлюкса.
Расположение части сфинктерной зоны в брюшной полости, ниже диафрагмы, служит мудрым приспособительным механизмом, предотвращающим заброс желудочного содержимого в пищевод на высоте вдоха, в тот момент, когда этому способствует возрастающее внутрибрюшное давление. На высоте вдоха в нормальных условиях происходит «пережатие» нижнего отрезка пищевода между ножками диафрагмы. В случаях формирования грыжи пищеводного отверстия диафрагмы конечный отрезок пищевода смещается выше диафрагмы. «Пережатие» верхнего отдела желудка ножками диафрагмы нарушает эвакуацию из пищевода кислого содержимого.
2.Преходящие расслабления НПС - это эпизоды спонтанного, не связанного с приемом пищи, снижения давления в сфинктере до уровня внутрижелудочного давления продолжительностью более 10 с. Причины развития преходящего расслабления НПС и возможности медикаментозной коррекции этого нарушения недостаточно изучены. Вероятным триггерным фактором может быть растяжение тела желудка после приема пищи. Представляется, что именно преходящие расслабления НПС служат причиной желудочно-пищеводного рефлюкса в норме и главным патогенетическим механизмом развития рефлюкса у пациентов с ГЭРБ, имеющих нормальное давление в НПС.
3.Группа факторов, способствующих снижению пищеводного клиренса. Благодаря перистальтике пищевода и секреции бикарбонатов пищеводными железами поддерживается естественный клиренс («очищение») пищевода от кислого содержимого, а в норме показатель внутрипищеводного рН не изменен.
Естественные механизмы, благодаря которым осуществляется клиренс, следующие:
Гравитация;
Двигательная активность пищевода:
а)первичная перистальтика (акт глотания и инициируемая глотанием большая перистальтическая волна);
б)вторичная перистальтика, наблюдающаяся в отсутствие глотания, которая развивается в ответ на растяжение пищевода и/или смещение показателей внутрипросветного рН в сторону низких значений;
в) саливация; содержащиеся в слюне бикарбонаты нейтрализуют кислое содержимое.
Нарушения со стороны этих звеньев способствуют снижению «очищения» пищевода от попавшего в него кислого или щелочного содержимого.
4. Патологические изменения со стороны желудка, которые усиливают выраженность физиологического рефлюкса. Растяжение желудка сопровождается уменьшением протяженности нижнего пищеводного сфинктера, увеличением частоты эпизодов преходящего расслабления НПС. Наиболее часто встречаются состояния, при которых отмечается растяжение желудка на фоне (или без) нарушения эвакуации его содержимого:
Механическая обструкция (наиболее часто наблюдающееся на фоне рубцово-язвенного стеноза привратника, луковицы 12-перстной кишки, опухолевого поражения) способствует возрастанию внутрижелудочного давления, растяжению желудка и развитию патологического рефлюкса в пищевод;
Нарушения нервной регуляции и расслабления тела желудка во время приема пищи (наиболее часто как последствие ваготомии, проявление диабетической нейропатии; при идиопатическом гастропарезе, наблюдающемся после вирусных инфекций);
Чрезмерное расширение желудка при переедании, аэрофагии.
Клиника г астроэзофагеальной рефлюксной болезни
Клинические проявления ГЭРБ достаточно разнообразны. Основные симптомы заболевания ассоциируются с нарушением моторики верхних отделов желудочно-кишечного тракта, включая пищевод, и повышенной чувствительностью желудка к растяжению. Также выделяют внепищеводные (атипичные) проявления ГЭРБ.
Основные симптомы ГЭРБ:
Изжога (жжение) является наиболее характерным симптомом, встречается у 83% пациентов. Характерным для данного симптома является усиление изжоги при погрешностях в диете, приеме алкоголя, газированных напитков, физическом
напряжении, наклонах и в горизонтальном положении.
Критерии оценки степени тяжести ГЭРБ по частоте изжоги:
Легкая - изжога менее 2 раз в неделю;
Средняя - изжога 2 раза в неделю и более, но не ежедневно;
Тяжелая - изжога ежедневно.
Отрыжка, как один из ведущих симптомов ГЭРБ, встречается часто, обнаруживается у половины пациентов; усиливается после еды, приема газированных напитков.
Срыгивание пищи, наблюдаемое у некоторых пациентов с ГЭРБ, усиливается при физическом напряжении и при положении, способствующем регургитации.
Дисфагия (затруднение, дискомфорт при акте глотания или невозможность совершить глоток) появляется по мере прогрессирования заболевания. Характерен перемежающийся характер дисфагии. Основой такой дисфагии является гипермоторная дискинезия пищевода. Появление более стойкой дисфагии и одновременное уменьшение изжоги может свидетельствовать о формировании стриктуры пищевода.
Одинофагия - боль при прохождении пищи по пищеводу - наблюдается при выраженном воспалительном поражении слизистой оболочки пищевода. Она, как и дисфагия, требует дифференциальной диагностики с раком пищевода.
Боли в эпигастральной области являются одним из наиболее характерных симптомов ГЭРБ. Боли локализуются в проекции мечевидного отростка, появляются вскоре после еды, усиливаются при наклонных движениях.
У некоторых пациентов могут наблюдаться боли в грудной клетке, в том числе подобные стенокардитическим. У 10% пациентов с ГЭРБ это заболевание проявляется только болями в грудной клетке, напоминающими стенокардию. Кроме того, боли в грудной клетке при ГЭРБ, так же как и при стенокардии, могут провоцироваться физической нагрузкой. Возможно развитие по типу мерцательной аритмии (нарушение ритма сердечных сокращений). В этом случае больной ощущает дискомфорт, боль за грудиной, одышку, однако прием антиаритмических препаратов не оказывает влияния на интенсивность болевого синдрома.
К симптомам, ассоциируемым с нарушением моторики пищевода и желудка и/или повышенной чувствительностью желудка к растяжению, относят:
Чувство раннего насыщения, тяжести, вздутия;
Чувство переполнения желудка, возникающее во время или сразу после приема пищи.
К внепищеводным симптомам ГЭРБ относят:
Дисфонию;
Грубый хронический кашель;
Чувство кома в горле;
Диспноэ;
Заложенность и выделения из носа;
Давления в пазухах;
-«лицевая» головная боль.
Кроме того, заболевание может являться причиной рецидивирующих синуситов, средних отитов, фарингитов, ларингитов, не поддающихся стандартной терапии.
Существуют 2 основных механизма, которые помогают объяснить вовлечение в патологический процесс органов, расположенных рядом с пищеводом:
1)прямой контакт , связанный с попаданием содержимого желудка в соседние органы, вызывающего их раздражение;
2)вагусный рефлекс между пищеводом и легкими.
Для возникновения бронхолегочных осложнений большое значение имеют:
Предохранительные рефлексы дыхательных путей (кашлевые, глотательные, рвотные, небные);
Очистительная способность бронхиального дерева (мукоцилиарный клиренс).
Поэтому все аспирационные осложнения при гастроэзофагеальном рефлюксе чаще всего развиваются ночью, когда пациент спит. Аспирации способствует прием снотворных, алкоголя, наркотиков.
Многочисленные зарубежные и отечественные исследования показали увеличение риска заболеваемости бронхиальной астмой, а также тяжести ее течения у больных с ГЭРБ.
К сожалению, выраженность клинических проявлений далеко не в полной мере отражает выраженность рефлюкса. Более чем в 85% случаев эпизоды снижения внутрипищеводного рН ниже 4 не сопровождаются какими-либо субъективными ощущениями.
Классификация клинических форм ГЭРБ:
1.Неэрозивная ГЭРБ.
2.Эрозивная ГЭРБ.
3.Пищевод Барретта.
Диагностика гастроэзофагеальной рефлюксной болезни
Для постановки диагноза используются разные тесты и методы диагностики.
1.Терапевтический тест с одним из ингибиторов протонного насоса (ИПН) выполняется в течение 7-14 дней с назначением препарата в стандартной дозировке (омепразол по 20 мг 2 раза в день). Если за этот период прошли изжога, боль за грудиной и/или в эпигастральной области, то диагноз ГЭРБ считается подтвержденным. Терапевтический тест с ИПН можно использовать для уточнения состояния пациентов при бронхолегочных и сердечно-сосудистых заболеваниях, сопровождающихся болями за грудиной. Исчезновение или ослабление данного симптома на фоне приема ИПН может исключить заболевание сердца и/или выявить сопутствующую ГЭРБ. В ряде случаев терапевтический тест с ИПН позволяет выявить эндоскопически «негативную» ГЭРБ, которая нередко имеет место у пациентов с внепищеводной симптоматикой этого заболевания.
2.Болеенадежнымметодомвыявления гастроэзофагеального заброса является 24-часовая рН-метрия пищевода, позволяющая оценить частоту, продолжительность и выраженность рефлюкса. Таким образом, 24-часовая рН- метрия является «золотым стандартом» диагностики гастроэзофагеальных рефлюксов.
3.Манометрическое исследование. Среди пациентов с ГЭРБ в 43% случаев давление НПС находится в нормальных пределах, в 35% случаев оно понижено, а в 22% случаев - повышено. При изучении двигательной функции грудного отдела (тела) пищевода в 45% случаев она оказывается нормальной, в 27% случаев выявляется гипомоторная, а в 28% случаев - гипермоторная дискинезия. При проведении корреляционного анализа между данными эндоскопического исследования (стадиями эзофагита) и показателями манометрии выявляется положительная корреляция между сниженным давлением НПС и эндоскопическими данными (стадиями эзофагита).
4.Основным методом диагностики ГЭРБ является эндоскопический . С помощью эндоскопии можно получить подтверждение наличия рефлюкс-эзофагита и оценить степень его тяжести.
Степень тяжести | Характеристика изменений |
Одно или несколько повреждений слизистой оболочки пищевода, располагающихся на верхушках складок, каждое из которых длиной не более 5 мм |
|
Одно или несколько повреждений слизистой оболочки пищевода длиной 5 мм и более, располагающихся на верхушках складок и не распространяющихся между ними |
|
Одно или несколько повреждений слизистой оболочки пищевода длиной более 5 мм, распространяющихся между складками, но занимающих менее 75% окружности пищевода |
|
Повреждения слизистой оболочки пищевода, охватывающие 75% и более по его окружности |
В соответствии с эндоскопической классификацией ГЭРБ, принятой в 2004 г., различают 4 стадии эзофагита:
Iстадия - без патологических изменений слизистой оболочки пищевода (при наличии симптомов ГЭРБ), т.е. эндоскопически «негативная» ГЭРБ;
IIстадия - эзофагит (при наличии диффузных изменений слизистой оболочки пищевода);
IIIстадия - эрозивный эзофагит;
IVстадия - пептическая язва пищевода (эрозивно-язвенный эзофагит).
Согласно этой классификации, кровотечение, пептическая стриктура пищевода, пищевод Барретта и аденокарцинома рассматриваются в качестве осложнений ГЭРБ.
Помимо этого может отмечаться:
Пролапс слизистой желудка в пищевод, особенно при рвотных движениях;
Истинное укорочение пищевода с расположением пищеводно-желудочного перехода существенно выше диафрагмы;
Заброс желудочного или дуоденального содержимого в пищевод.
5. Проведение рентгенографического исследования пищевода наиболее целесообразно, с точки зрения диагностики осложнений ГЭРБ (пептическая стриктура, укорочение пищевода, пептическая язва), сопутствующих поражений (грыжа пищеводного отверстия диафрагмы, язв желудка и 12-перстной кишки), а также для подтверждения или исключения злокачественного процесса.
6. Сцинтиграфия пищевода с радиоактивным изотопом технеция. Задержка принятого изотопа в пищеводе более чем на 10 минут указывает на замедление эзофагеального клиренса. Исследование суточной pH и нищеводного клиренса позволяет выявить случаи рефлюкса до развития эзофагита.
Осложнения ГЭРБ
1.Пептические язвы пищевода наблюдаются у 2-7% пациентов с ГЭРБ, у 15% из них они осложняются перфорацией, чаще всего в средостение. Острые и хронические кровопотери различной степени отмечаются практически у всех пациентов с пептическими язвами пищевода, причем у половины из них - сильные.
2.Стенозирование пищевода придает заболеванию более стойкий характер: прогрессирует дисфагия, ухудшается самочувствие, снижается масса тела. Стриктуры пищевода встречаются примерно у 10% пациентов с ГЭРБ. Клинические симптомы стеноза (дисфагия) появляются при сужении просвета пищевода до 2 см.
3.К серьезному осложнению ГЭРБ относится пищевод Барретта, поскольку при этом резко повышается (в 30-40 раз) риск развития наиболее серьезного осложнения гастроэзофагеальной рефлюксной болезни - аденокарциномы. На фоне цилиндрической метаплазии эпителия часто образуются пептические язвы и развиваются стриктуры пищевода. Пищевод Барретта обнаруживается при эндоскопии у 8-20% пациентов с ГЭРБ. Клинически пищевод Баррета проявляется общими симптомами рефлюкс-эзофагита и его осложнениями. Диагноз пищевода Барретта должен подтверждаться гистологически (обнаружение в биоптатах цилиндрического, а не многослойного плоского эпителия).
4.У 2% пациентов с ГЭРБ может развиваться умеренно выраженное кровотечение с периодическими рецидивами, может продолжаться несколько дней и привести к тяжелой анемии. Значительные кровотечения с появлением кровавой рвоты или мелены встречаются нечасто. Венозное кровотечение может возникнуть в том случае, если эрозии развились на фоне варикозного расширения вен пищевода у гепатологических пациентов.
5. Перфорация пищевода при ГЭРБ наблюдается редко.
Дифференциальный диагноз
ГЭРБ включается в круг дифференциально- диагностического поиска при наличии неясных болей в грудной клетке, дисфагии, желудочно-кишечного кровотечения, бронхообструктивного синдрома.
При проведении дифференциальной диагностики между ГЭРБ и ишемической болезнью сердца необходимо иметь в виду, что, в отличие от стенокардических, боли при ГЭРБ зависят от положения тела (возникают при горизонтальном положении и наклонах туловища), связаны с приемом пищи, купируются не нитроглицерином, а приемом антацидных и антисекреторных препаратов.
ГЭРБ может провоцировать также возникновение различных нарушений сердечного ритма (экстрасистолии, преходящей блокады ножек пучка Гиса и др.). Своевременное выявление у таких пациентов ГЭРБ и ее адекватное лечение часто способствуют исчезновению указанных расстройств.
Лечение гастроэзофагеальной рефлюксной болезни
Цель лечения - купирование симптомов, улучшение качества жизни, лечение эзофагита, предотвращение или устранение осложнений. Лечение ГЭРБ может быть консервативным и хирургическим.
I. Консервативное лечение
Прием антацидов и производных альгиновой кислоты;
Антисекреторные препараты (ингибиторы протонного насоса и блокаторы Н2-рецепторов гистамина);
Прокинетики, нормализующие моторику (активизация перистальтики, усиление активности НПС, ускорение эвакуации из желудка).
Основные правила, которые должен соблюдать пациент:
После принятия пищи избегать наклонов вперед и не ложиться;
Спать с приподнятой головой;
Не носить тесную одежду и тугие пояса;
Избегать обильных приемов пищи;
Не есть на ночь;
Ограничить потребление продуктов, вызывающих снижение давления НПС и оказывающих раздражающее воздействие (жиры, алкоголь, кофе, шоколад, цитрусовые);
Отказаться от курения;
Избегать накопления избыточной массы тела;
Избегать приема лекарств, вызывающих рефлюкс (антихолинергические, седативные препараты и транквилизаторы, ингибиторы кальциевых каналов, бета- блокаторы, теофиллин, простагландины, нитраты).
2.Антациды и алъгинаты
Антацидная терапия преследует цель снижения кислотно- протеолитической агрессии желудочного сока. Повышая интрагастральный рН, эти препараты устраняют патогенное воздействие соляной кислоты и пепсина на слизистую оболочку пищевода. В настоящее время ощелачивающие средства выпускаются, как правило, в виде комплексных препаратов, их основу составляют гидроксид алюминия, гидроксид или гидрокарбонат магния, т.е. невсасывающиеся антациды (фосфалюгель, маалокс, магалфил и др.). Наиболее удобной фармацевтической формой при ГЭРБ являются гели. Обычно препараты принимают 3 раза в день через 40-60 мин. после еды, когда чаще всего возникают изжога и ретростернальные боли, и на ночь. Рекомендуют также придерживаться следующего правила: каждый приступ боли и изжоги следует купировать, поскольку эти симптомы указывают на прогрессирующее повреждение слизистой пищевода.
В лечении рефлюкс-эзофагитов хорошо зарекомендовали себя препараты, содержащие альгиновую кислоту. Альгиновая кислота образует пенную антацидную взвесь, которая плавает на поверхности желудочного содержимого и попадает в пищевод в случае желудочно-пищеводного рефлюкса, оказывая лечебное воздействие.
3.Антисекреторные препараты
Цель антисекреторной терапии ГЭРБ - уменьшить повреждающее действие кислого желудочного содержимого на слизистую оболочку пищевода при гастроэзофагеальном рефлюксе. Наиболее широкое применение при рефлюкс- эзофагите нашли ИПП (омепразол, лансопразол, пантопразол). Ингибируя протонную помпу, они обеспечивают выраженное и продолжительное подавление желудочной секреции. Ингибиторы протонной помпы особо эффективны при пептическом эрозивно- язвенном эзофагите, обеспечивая после 4-5 недель лечения рубцевание пораженных участков в 90-96% случаев. Сегодня препараты группы ИПП названы основными в лечении ГЭРБ на любой стадии.
У части пациентов при назначении ИПН не удается добиться полного контроля над кислотопродуцирующей функцией желудка - при 2-кратном приеме ИПН ночью продолжается желудочная секреция со снижением рН<4. Данный феномен получил название «ночного кислотного прорыва». Для его преодоления дополнительно к 2-кратному приему ИПН назначаются блокаторы Н2-рецепторов гистамина (фамотидин) вечером.
Необходимо подчеркнуть, что антисекреторные препараты, способствуя заживлению эрозивно-язвенного поражения пищевода, не устраняют рефлюкс как таковой.
4.Прокинетики
Антирефлюксное действие оказывают прокинетики. Одним из первых препаратов этой группы был блокатор центральных дофаминовых рецепторов метоклоирамид. Метоклопрамид повышает тонус НПС, ускоряет эвакуацию из желудка, оказывает положительное влияние на пищеводный клиренс и уменьшает гастроэзофагеальный рефлюкс. К недостаткам метоклопрамида следует отнести его нежелательное центральное действие.
В последнее время вместо метоклопрамида при рефлюкс- эзофагите с успехом используется домперидон, который является антагонистом периферических дофаминовых рецепторов. Эффективность домперидона как прокинетического агента не превышает таковую метоклопрамида, но препарат не проходит через гематоэнцефалический барьер и практически не оказывает побочных действий; назначают по 1 табл. (10 мг) 3 раза в день за 15-20 мин. до еды.
При рефлюкс-эзофагите, обусловленном забросами в пищевод дуоденального содержимого (в первую очередь желчных кислот), что обычно наблюдается при желчнокаменной болезни, хороший эффект достигается при приеме нетоксической урсодезоксихолевой желчной кислоты.
В настоящее время основными проблемами лечения ГЭРБ являются следующие:
ГЭРБ - это заболевание «всей жизни», при котором наблюдается очень низкий уровень самоизлечения.
При лечении ГЭРБ требуются высокие дозы препаратов или их комбинаций.
Высокий процент рецидивирования.
II. Хирургическое лечение ГЭРБ
Целью операций, направленных на устранение рефлюкса, является восстановление нормальной функции кардии.
Показания к оперативному лечению (антирефлюксным операциям):
1.Неэффективность консервативного лечения.
2.Осложнения ГЭРБ (стриктуры, повторные кровотечения).
3.Частые аспирационные пневмонии.
4.Пищевод Барретта (из-за опасности малигнизации).
Особо часто показания к операции возникают при сочетании
ГЭРБ с грыжей пищеводного отверстия диафрагмы.
Основным типом операции при рефлюкс-эзофагите является фундопликация по Ниссену. В настоящее время разрабатываются и внедряются методы лапароскопической фундопликации.
Выбор метода лечения связан с особенностью течения и причиной ГЭРБ. В 2008 г. опубликован Азиатско-Тихоокеанский Консенсус по лечению пациентов с ГЭРБ, основные положения которого используются в настоящее время.
Основные положения Азиатско-Тихоокеанского Консенсуса по лечению пациентов с ГЭРБ (2008)
Снижение массы тела и подъем головного конца кровати могут уменьшить клиническую симптоматику у пациента с ГЭРБ. Убедительных данных в пользу других рекомендаций по изменению образа жизни не имеется (28:II-2, В)
Наиболее эффективным методом лечения пациентов с эрозивной и неэрозивной формами ГЭРБ является применение ингибиторов протонной помпы (29:1, А)
Н2-блокаторы и антациды показаны преимущественно для лечения эпизодически возникающей изжоги (30:1, А)
Использование прокинетиков в виде монотерапии или в составе комбинированной терапии вместе с ингибиторами протонной помпы может оказаться полезным для лечения ГЭРБ в странах Азии (31: Н-З, С)
У пациентов с неэрозивной формой ГЭРБ требуется непрерывное начальное лечение ингибиторами протонной помпы не менее 4 недель (32:III, С)
У пациентов с эрозивной формой ГЭРБ требуется непрерывное начальное лечение ингибиторами протонной помпы не менее 4-8 недель (33:III, С)
В дальнейшем у пациентов с неэрозивной формой ГЭРБ адекватной является терапия «по требованию» (34:1, А)
Пациентам с ГЭРБ, которые хотели бы прекратить постоянное медикаментозное лечение, показана фундопликация при условии наличия достаточного опыта у оперирующего хирурга (35:1, А)
Антирефлюксное хирургическое лечение не уменьшает риск развития злокачественного новообразования при эзофагите Барретта (36:1, А)
Эндоскопическое лечение ГЭРБ не должно рекомендоваться вне клинических исследований с правильно организованным дизайном (37:1, А)
Пациенты с хроническим кашлем и ларингитом на фоне типичных симптомов ГЭРБ должны получать ингибиторы протонной помпы 2 раза в день после исключения не связанной с ГЭРБ этиологии (38:1, В)
Профилактика ГЭРБ
Первичная профилактика заключается в соблюдении рекомендаций:
По здоровому образу жизни (исключение курения, приема крепких алкогольных напитков);
По правильному питанию (исключение торопливого приема пищи, большого объема пиши, особенно на ночь, очень горячей и острой пищи);
По воздержанию от приема ряда лекарственных препаратов, нарушающих функцию пищевода и снижающих защитные свойства его слизистой оболочки, прежде всего НПС.
Цель вторичной профилактики ГЭРБ : снижение частоты рецидивов и предотвращение прогрессирования заболевания.
Первым и обязательным компонентом вторичной профилактики ГЭРБ является соблюдение вышеизложенных рекомендаций по первичной профилактике и немедикаментозному лечению данного заболевания.
Кроме того, вторичная профилактика ГЭРБ предполагает следующие мероприятия с учетом степени тяжести заболевания:
Диспансерное наблюдение всех пациентов с ГЭРБ с эзофагитом;
Своевременная адекватная фармакотерапия при обострении ГЭРБ;
Предупреждение развития цилиндрической метаплазии (пищевода Барретта);
Предупреждение развития рака пищевода при пищеводе Баррета;
Предупреждение развития рака пищевода при эзофагите;
Своевременное осуществление оперативного лечения.
При уверенности в наличии тяжелой дисплазии необходимо осуществлять оперативное лечение.
Catad_tema Изжога и ГЭРБ - статьи
Гастроэзофагеальная рефлюксная болезнь: диагностика, терапия и профилактика
А. В. Калинин
Государственный институт усовершенствования врачей МО РФ, Москва
РЕФЕРАТ
Гастроэзофагеальная рефлюксная болезнь: диагностика, терапия и профилактика
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) относится к частым заболеваниям. Еще сравнительно недавно ГЭРБ представлялась практическим врачам безобидным заболеванием с характерным симптомом - изжогой. В последнее десятилетие к ГЭРБ находится в зоне повышенного внимания в связи с отчетливой тенденцией к увеличению частоты тяжелых рефлюкс-эзо-фагитов и учащением рака дистальных отделов пищевода на фоне «пищевода Баррета». Установленная связь с ГЭРБ легочных заболеваний, в частности, бронхиальной астмы, позволяет по-новому подойти к их лечению. Принятие новой классификация рефлюкс-эзофагита способствовало унифициации эндоскопических, заключений. Внедрение суточной рН-метрии позволило диагностировать заболевание еще на эндоскопически негативной стадии. Широкое использование в клинической практике новых лекарственных препаратов (блокаторы Н 2 -рецепторов, ИПП, прокинетики) существенно расширило возможности лечения ГЭРБ, в т.ч. и при ее тяжелом течении. В качестве перспективного средства лечения и профилактики ГЭРБ рассматривается чистый S-изомер омепразола - эзомепразол (Нексиум).
В последнее десятилетие гастроэзофагеальная рефлюксная болезнь (ГЭРБ) привлекает к себе повышенное внимание, что связано со следующими обстоятельствами. В развитых странах мира наблюдается отчетливая тенденция к увеличению частоты ГЭРБ. Среди взрослого населения Европы и США изжога - кардинальный симптом ГЭРБ - встречается у 20-40%. Значение ГЭРБ определяется не только ее распространенностью, но и утяжелением течения. За последние десять лет в 2-3 раза чаще стали наблюдаться тяжелые рефлюкс-эзофагиты (РЭ). У 10-20% больных РЭ развивается патологическое состояние, описываемое как «пищевод Баррета» (ПБ) и являющееся предраковым заболеванием. Установлено также, что ГЭРБ занимает важное место в генезе ряда ЛОР и легочных заболеваний .
Существенный прогресс достигнут в диагностике и лечении ГЭРБ. Внедрение суточной рН-метрии позволило диагностировать заболевание еще на эндоскопически негативной стадии. Широкое использование в клинической практике новых лекарственных препаратов (блокаторы Н2-ренепторов, ингибиторы протонной помпы -ИПП, прокинетики) существенно расширило возможности лечения даже тяжелых форм ГЭРБ. Выработаны четкие показания к хирургическому лечению РЭ .
В то же время практические врачи и сами пациенты недооценивают значения этого заболевания. Больные в большинстве случаев поздно обращаются к врачу за медицинской помощью и даже при выраженных симптомах лечатся самостоятельно. Врачи, в свою очередь, плохо осведомлены о данном заболевании, недооценивают его последствия, нерационально проводят терапию РЭ. Крайне редко диагностируется такое серьезное осложнение, как ПБ.
Определение понятия «гастроэзофагеальная рефлюксная болезнь»
Попытки определения понятия «гастроэзофагеальная рефлюксная болезнь» сталкиваются со значительными трудностями:
- у практически здоровых лиц наблюдаются забросы желудочного содержимого в пищевод;
- достаточно продолжительное закисление дистального отдела пищевода может не сопровождаться клиническими симптомами и морфологическими признаками эзофагита;
- нередко при выраженных симптомах ГЭРБ отсутствуют воспалительные изменения в пищеводе.
Как самостоятельная нозологическая единица ГЭРБ официально получила признание в материалах по диагностике и лечению этого заболевания, принятых в октябре 1997 г. на междисциплинарном конгрессе гастроэнтерологов и эндоскопистов в г.Генвале (Бельгия). Было предложено выделять эндоскопически позитивную и эндоскопически негативную ГЭРБ. Последнее определение распространяется на те случаи, когда у пациента с проявлениями заболевания, отвечающего клиническим критериям ГЭРБ, отсутствуют повреждения слизистой пищевода. Таким образом, ГЭРБ не синоним рефлюкс-эзофагита, понятие это более широкое и включает в себя как формы с повреждением слизистой оболочки пищевода, так и случаи (более 70%) с типичными симптомами ГЭРБ, при которых при эндоскопическом исследовании видимые изменения слизистой оболочки пищевода отсутствуют.
Термином ГЭРБ большинство клиницистов и исследователей обозначают хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся ретроградным поступлением в пищевод желудочного и/или дуоденального содержимого, приводящим к повреждению дистального отдела пищевода и/или появлению характерных симптомов (изжога, ретростернальные боли, дисфагия).
Эпидемиология
Истинная распространенность ГЭРБ мало изучена. Это связано с большой вариабельностью клинических проявлений - от эпизодически возникающих изжог, при которых больные редко обращаются к врачу, до ярких признаков осложненного РЭ, требующего госпитального лечения .
Как уже отмечалось, среди взрослого населения Европы и США изжога, кардинальный симптом ГЭРБ, встречается у 20-40% популяции, однако только 2% лечатся по поводу РЭ. РЭ выявляется у 6-12% лиц, которым проводится эндоскопическое исследование.
Этиология и патогенез
ГЭРБ - многофакторное заболевание. Принято выделять ряд предрасполагающих к его развитию факторов: стресс; работа, связанная с наклонным положением туловища, ожирение, беременность, курение, хиатальная грыжа, некоторые лекарственные средства (антагонисты кальция, антихолинергические препараты, B-адреноблокаторы и др.), факторы питания (жир, шоколад, кофе, фруктовые соки, алкоголь, острая пища).
Непосредственной причиной РЭ является длительный контакт желудочного (соляная кислота, пепсин) или дуоденального (желчные кислоты, лизолецитин) содержимого со слизистой оболочкой пищевода.
Выделяют следующие причины, приводящие к развитию ГЭРБ:
- недостаточность запирательного механизма кардии;
- рефлюкс желудочного и дуоденального содержимого в пищевод;
- снижение пищеводного клиренса;
- уменьшение резистентности слизистой оболочки пищевода.
Недостаточность запирательного механизма кардии.
Поскольку давление в желудке выше, чем в грудной полости, рефлюкс желудочного содержимого в пищевод должен был бы быть явлением постоянным. Однако благодаря запирательному механизму кардии он возникает редко, на короткое время (менее 5 мин), и вследствие этого не рассматривается как патология. Нормальные показатели рН в пищеводе - 5,5-7,0. Пищеводный рефлюкс следует считать патологическим, если общее число его эпизодов в течение суток превышает 50 или общее время снижения внут-рипищеводного рН <4 в течение суток превышает 4 ч.
К механизмам, поддерживающим состоятельность функции пищеводно-желудочного перехода (запирательный механизм кардии), относятся:
- нижний пищеводный сфинктер (НПС);
- диафрагмально-пищеводная связка;
- слизистая «розетка»;
- острый угол Гиса, образующий клапан Губарева;
- внутрибрюшное расположение нижнего пищеводного сфинктера;
- круговые мышечные волокна кардиального отдела желудка.
Возникновение желудочно-пищеводного рефлюкса есть результат относительной или абсолютной недостаточности запирательного механизма кардии. К относительной недостаточности кардии приводит значительный рост интрагастрального давления при сохраненном запирательном механизме. Так, например, интенсивное сокращение антрального отдела желудка способно вызвать гастроэзофагеальный рефлюкс даже у лиц с нормальной функцией нижнего пищеводного сфинктера. Относительная недостаточность кардиаль-ного затвора встречается, по данным А.Л. Гребенева и В.М. Нечаева (1995), у 9-13% больных с ГЭРБ. Гораздо чаще имеет место абсолютная кардиальная недостаточность, связанная с нарушением запирательного механизма кардии.
Главная роль в запирательном механизме отводится состоянию НПС. У здоровых лиц давление в данной зоне составляет 20,8+3 мм рт. ст. У больных ГЭРБ оно снижается до 8,9+2,3 мм рт. ст.
Тонус НПС находится под воздействием значительного числа экзогенных и эндогенных факторов. Давление в нем снижается под влиянием ряда гастроинтестинальных гормонов: глюкогона, соматостатина, холецистокинина, секретина, вазоактивного интестинального пептида, энкефалинов. Некоторые из широко применяемых лекарственных препаратов также оказывают депрессивное воздействие на запирательную функцию кардии (холинергические вещества, седативные и снотворные средства, b-адреноблокаторы, нитраты и др.). Наконец, тонус НПС снижают некоторые продукты питания: жиры, шоколад, цитрусовые, томаты, а также алкоголь и табак.
Прямое поражение мышечной ткани НПС (хирургические вмешательства, длительное присутствие назогастрального зонда, бужирование пищевода, склеродермия) также может приводить к гастроэзофагеальному рефлюксу.
Другим важным элементом запирательного механизма кардии является угол Гиса. Он представляет собой угол перехода одной боковой стенки пищевода в большую кривизну желудка, тогда как другая боковая стенка плавно переходит в малую кривизну. Воздушный пузырь желудка и внутрижелудочное давление способствуют тому, что складки слизистой оболочки, образующей угол Гиса, плотно прилегают к правой стенке, предотвращая тем самым забрасывание содержимого желудка в пищевод (клапан Губарева).
Часто ретроградное попадание желудочного или дуоденального содержимого в пищевод наблюдается у больных с хиатальной грыжей. Она грыжа обнаруживается у 50% обследуемых в возрасте старше 50 лет, причем у 63-84% таких пациентов эндоскопически определяются признаки РЭ.
Рефлюкс при грыже пищеводного отверстия диафрагмы объясняется рядом причин:
- дистопия желудка в грудную полость приводит к исчезновению угла Гиса и нарушению клапанного механизма кардии (клапан Губарева);
- наличие грыжи нивелирует запирающее действие диафрагмальных ножек в отношении кардии;
- локализация НПС в брюшной полости предполагает воздействие на него положительного внутрибрюшного давления, которое в значительной степени потенцирует запирательный механизм кардии.
Роль рефлюкса желудочного и дуоденального содержимого при ГЭРБ.
Прослеживается положительная связь между вероятностью РЭ и уровнем закисления пищевода. Исследования на животных продемонстрировали повреждающее действие ионов водорода и пепсина, а также желчных кислот и трипсина на защитный слизистый барьер пищевода. Однако ведущая роль отводится не абсолютным показателям агрессивных компонентов желудочного и дуоденального содержимого, попадающих в пищевод, а снижению клиренса и резистентности слизистой оболочки пищевода.
Клиренс и резистентность слизистой оболочки пищевода.
Пищевод снабжен эффективным механизмом, позволяющим устранять сдвиги внутрипищеводного уровня рН в кислую сторону. Этот защитный механизм обозначается как пищеводный клиренс и определяется как скорость убывания химического раздражителя из полости пищевода. Эзофагеальный клиренс обеспечивается за счет активной перистальтики органа, а также ощелачивающими свойствами слюны и слизи. При ГЭРБ происходит замедление пищеводного клиренса, связанное прежде всего с ослаблением перистальтики пищевода и антирефлюксного барьера.
Резистентность слизистой оболочки пищевода обусловлена преэпителиальным, эпителиальным и постэпителиальным факторами. Повреждение эпителия начинается, когда ионы водорода и пепсин или желчные кислоты преодолевают водный слой, омывающий слизистую оболочку, преэпителиальный защитный слой слизи и активную бикарбонатную секрецию. Клеточная резистентность к ионам водорода зависит от нормального уровня внутриклеточной рН (7,3-7,4). Некроз возникает, когда этот механизм исчерпывается, и происходит гибель клеток вследствие их резкого закисления. Противостоит образованию небольших поверхностных изъязвлений увеличение клеточного оборота за счет усиленного размножения базальных клеток слизистой оболочки пищевода. Эффективным постэпителиальным защитным механизмом от кислотной агрессии является кровоснабжение слизистой оболочки.
Классификация
Согласно Международной классификации болезней 10 пересмотра, ГЭРБ относится к рубрике К21 и подразделяется на ГЭРБ с эзофагитом (К21.0) и без эзофагита (К21.1).
Для классификации ГЭРБ принципиальное значение имеет степень выраженности РЭ.
В 1994 г. в Лос-Анджелесе была принята классификация, в которой выделены эндоскопически позитивная и эндоскопически негативная стадии ГЭРБ. Термин «повреждение слизистой оболочки пищевода» пришел на смену понятиям «ульцерация» и «эрозия». Одним из преимуществ этой классификации является ее относительная простота при использовании в повседневной практике. Лос-анджелесскую классификацию РЭ было рекомендовано использовать при оценке результатов эндоскопического исследования (табл. 1).
Характеристику осложнений РЭ (язвы, стриктуры, метаплазия) лос-анджелесская классификация не предусматривает. В настоящее время более широко используется классификация Savary-Miller (1978) в модификации Carisson и соавт. (1996), представленная в таблице 2.
Представляет интерес новая клинико-эндоскопическая классификация, которая подразделяет ГЭРБ на три группы:
- неэрозивная, наиболее частая форма (60% всех случаев ГЭРБ), к которой относят ГЭРБ без признаков эзофа-гита и катаральный РЭ;
- эрозивно-язвенная форма (34%), включая ее осложнения: язва и стриктура пищевода;
- пищевод Баррета (6%) - метаплазия многослойного плоского эпителия на цилиндрический в дистальном отделе как следствие ГЭРБ (выделение этой ПБ связано с тем, что эта форма метаплазии рассматривается как предраковое состояние).
Клиника и диагностика
Первый этап диагностики - опрос больного. Среди симптомов ГЭРБ основное значение имеют изжога, кислая отрыжка, ощущение жжения в эпигаст-рии и за грудиной, которые чаще возникают после еды, при наклоне туловища вперед или в ночное время. Вторым по частоте проявлением данного заболевания является ретростерналъная боль, которая иррадиирует в межлопаточную область, шею, нижнюю челюсть, левую половину грудной клетки и может имитировать стенокардию. Для дифференциальной диагностики генеза болей важно, что провоцирует и купирует их. Для эзофагеальных болей характерна связь с приемом пищи, положением тела и купирование приемом щелочных минеральных вод и соды.
К внепищеводным проявлениям заболевания относят легочные (кашель, одышка, чаще возникающие в положении лежа), отоларингологические (охриплость голоса, сухость в горле) и желудочные (быстрое насыщение, вздутие, тошнота, рвота) симптомы.
При рентгенологическом исследовании пищевода удается зафиксировать попадание контраста из желудка в пищевод, обнаружить грыжу пищеводного отверстия диафрагмы, язву, стриктуры и опухоль пищевода.
Для лучшего выявления желудочно-пищеводного рефлюкса и грыжи пищеводного отверстия диафрагмы необходимо провести полипозиционное исследование при наклонах пациента кпереди с натуживанием и покашливанием, а также лежа на спине при опускании головного конца туловища.
Более надежным методом обнаружения гастроэзофагеального заброса является суточная (24-часовая) рН-метрия пищевода, позволяющая оценить частоту, продолжительность и выраженность рефлюкса, влияние на него положения тела, приема пищи и лекарственных средств. Исследование суточных изменений рН и пищеводного клиренса позволяет выявить случаи рефлюкса до развития эзофагита.
В последние годы для оценки эзофагеального клиренса применяется сцинтиграфия пищевода с радиоактивным изотопом технеция. Задержка принятого изотопа в пищеводе более чем на 10 мин указывает на замедление эзофагеального клиренса.
Эзофагоманометрия - измерение давления в пищеводе с помощью специальных баллонных зондов - может дать ценные сведения о понижении давления в зоне НПС, нарушениях перистальтики и тонуса пищевода. Однако в клинической практике этот метод применяется редко.
Основным методом диагностики РЭ является эндоскопический. С помощью эндоскопии можно получить подтверждение наличия РЭ и оценить степень его тяжести, провести контроль заживления повреждений слизистой оболочки пищевода.
Биопсия пищевода с последующим гистологическим исследованием производится в основном для подтверждения наличия ПБ при характерной эндоскопической картине, поскольку верифицировать ПБ можно только гистологически.
Осложнения рефлюкс-эзофагита
Пептические язвы пищевода наблюдаются у 2-7% больных ГЭРБ, в 15% случа ев язвы осложняются перфорацией, чаше всего в средостение. Острые и хронические кровопотери различной степени встречаются практически у всех пациентов с пептическими язвами пищевода, причем сильные кровотечения отмечаются у половины из них.
Таблица 1.
Лосанджелесская классификация РЭ
|
Степень тяжести РЭ |
Характеристика изменений |
| Степень А | Одно или несколько повреждений слизистой оболочки пищевода длиной не более 5 мм, ограниченные одной складкой слизистой оболочки |
| Степень В | Одно или несколько повреждений слизистой оболочки пищевода длиной более 5 мм, ограниченные складками слизистой оболочки, причем повреждения не распространяются между двумя складками |
| Степень С | Одно или несколько повреждений слизистой оболочки пищевода длиной более 5 мм, ограниченные складками слизистой оболочки, причем повреждения распространяются между двумя складками, но занимают менее 75% окружности пищевода |
| Степень D | Повреждения слизистой оболочки пищевода, охватывающие 75% и более его окружности |
Таблица 2.
Классификация РЭ по Savary-Miller в модификации Carisson и соавт.
Стенозирование пищевода придает заболеванию более стойкий характер: прогрессирует дисфагия, снижается масса тела. Стриктуры пищевода встречаются примерно у 10% больных ГЭРБ. Клинические симптомы стеноза (дисфагия) появляются при сужении просвета пищевода до 2 см.
К серьезному осложнению ГЭРБ относится пищевод Баррета, при котором резко (в 30-40 раз) повышается риск возникновения рака. ПБ обнаруживается при эндоскопии у 8-20% больных ГЭРБ. Распространенность ПБ в общей популяции значительно ниже и составляет 350 на 100 тыс. населения. По данным патологоанатомической статистики, на каждый известный случай приходится 20 нераспознанных. Причиной возникновения ПБ служит рефлюкс желудочного содержимого, и поэтому ПБ рассматривается как одно из проявлений ГЭРБ.
Механизм формирования ПБ можно представить следующим образом. При РЭ вначале повреждаются поверхностные слои эпителия, затем может образоваться дефект слизистой оболочки. Повреждение стимулирует локальную выработку факторов роста, что приводит к усилению пролиферации и метаплазии эпителия.
Клинически ПБ проявляется общими симптомами РЭ и его осложнениями. При эндоскопическом исследовании ПБ следует заподозрить в случае, когда ярко-красный метаплазированный эпителий в виде пальцевидных выпячиваний поднимается выше Z-линии (анатомический переход пищевода в кардию), вытесняя плоскоклеточный эпителий бледно-розового цвета, характерный для пищевода. Иногда в метаплазированной слизистой оболочке могут сохраняться множественные вкрапления плоскоклеточного эпителия - это так называемый «островковый тип» метаплазии. Слизистая оболочка вышележащих отделов может быть не изменена либо могут отмечаться явления эзофагита различной степени тяжести.
Рис. 1
Диагностика атипично протекающей ГЭРБ с легочными проявлениями
Эндоскопически выделяют два вида ПБ:
- короткий сегмент ПБ - распространенность метаплазии менее 3 см;
- длинный сегмент ПБ - распространенность метаплазии более 3 см.
При гистологическом исследовании ПБ на месте многослойного плоского эпителия находят элементы трех видов желез: одни сходны с фундальными, другие с кардиальными и третьи - с кишечными. Именно с кишечным эпителием в ПБ связывают высокий риск злокачественной трансформации. В настоящее время почти все исследователи считают, что о ПБ можно говорить только при наличии кишечного эпителия, маркером которого служат бокаловидные клетки (специализированный тип кишечного эпителия).
Оценка степени дисплазии метаплазированного эпителия при ПБ и ее дифференцирование со злокачественной трансформацией являются трудными задачами. Окончательное суждение о малигнизации в диагностически сложных случаях можно сделать при обнаружении мутации в туморсупрессивном гене р53.
Внепищеводные проявления ГЭРБ
Можно выделить следующие синдромы внепищеводных проявлений ГЭРБ.
1. Орофарингеальная симптоматика включает воспаление носоглотки и подъязычной миндалины, развитие эрозий эмали зубов, кариеса, периодонтита, фарингит, ощущение кома в горле.
2. Отоларингологическая симптоматика проявляется ларингитом, язвами, гранулемами и полипами голосовых складок, средним отитом, оталгиями и ринитом.
3. Бронхолегочная симптоматика характеризуется хроническим рецидивирующим бронхитом, развитием бронхоэкта-зов, аспирационной пневмонии, абсцессов легкого, пароксизмальным ночным апноэ и приступами пароксизмального кашля, а также бронхиальной астмой.
4. Боли в грудной клетке, связанные с заболеваниями сердца, проявляются рефлекторной стенокардией при рефлюксе содержимого желудка в пищевод.
5. Боли в грудной клетке, не связанные с заболеваниями сердца (non-cardiac chest pain), - частое осложнение ГЭРБ, требующее адекватной терапии на основе проведения тщательного дифференциального диагноза с кардиальной болью.
Установление связи бронхолегочных заболеваний с ГЭРБ имеет большую клиническую ценность, поскольку позволяет по-новому подойти к их лечению.
На рисунке 1 представлен алгоритм диагностики атипично протекающей ГЭРБ с легочными проявлениями, предложенный Американской ассоциацией гастроэнтерологов. Его основой является пробное лечение ИПП, и если при этом удается достигнуть положительного эффекта, то связь хронического респираторного заболевания с ГЭРБ считается доказанной. Дальнейшее лечение должно быть направлено на предупреждение заброса желудочного содержимого в пищевод и дальнейшего попадания рефлюксата в бронхолегочную систему.
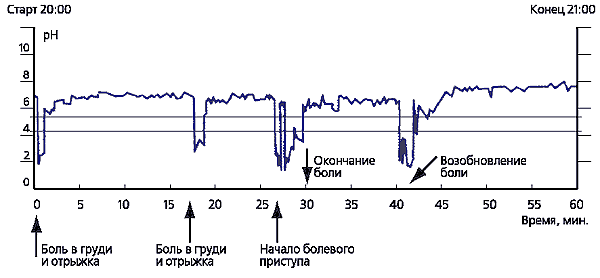
Большие трудности могут возникнуть при дифференциальной диагностике загрудинных болей, связанных с заболеваниями сердца (стенокардия, кардиалгия) и другими заболеваниями, вызывающими загрудинные боли. Алгоритм дифференциальной диагностики представлен на рисунке 2. Помощь в распознавании загрудинных болей, связанных с ГЭРБ, может оказать суточное мониторирование рН пищевода (рис. 3).
Лечение
Цель лечения ГЭРБ - устранение жалоб, улучшение качества жизни, борьба с рефлюксом, лечение эзофагита, предотвращение или устранение осложнений. Лечение ГЭРБ чаще консервативное, чем хирургическое.
Консервативное лечение включает:
- рекомендации по соблюдению определенного образа жизни и диеты;
- медикаментозную терапию: антациды, антисекреторные препараты (блокаторы Н 2 -рецепторов и ингибиторы протонной помпы), прокинетики.
Разработаны следующие основные правила, которые постоянно должен соблюдать больной независимо от степени выраженности РЭ:
- после приема пищи избегать наклонов вперед и не ложиться;
- спать с приподнятым головным концом кровати;
- не носить тесную одежду и тугие пояса, корсеты, бандажи, приводящие к повышению внутрибрюшного давления;
- избегать обильных приемов пищи; не есть на ночь; ограничить потребление продуктов, вызывающих снижение давления НПС и обладающих раздражающим действием (жиры, алкоголь, кофе, шоколад, цитрусовые);
- отказаться от курения;
- снизить массу тела при ожирении;
- избегать приема лекарств, вызывающих рефлюкс (антихолинергические, спазмолитические, седативные препараты, транквилизаторы, ингибиторы кальциевых каналов, р-адреноблока-торы, теофиллин, простагландины, нитраты).
Антациды.
Цель антацидной терапии состоит в снижении кислотно-протеолитической агрессии желудочного сока. Повышая внутрижелудочный уровень рН, эти препараты устраняют патогенное действие соляной кислоты и пепсина в отношении слизистой оболочки пищевода. Арсенал современных антацидов достиг внушительных размеров. В настоящее время они выпускаются, как правило, в виде комплексных препаратов, основу которых составляют гидроокись алюминия, гидроокись или гидрокарбонат магния, неабсорбируемые в ЖКТ. Антациды назначаются 3 раза в день через 40-60 мин после еды, когда чаще всего возникает изжога, и на ночь. Рекомендуют придерживаться следующего правила: каждый приступ боли и изжоги следует купировать, поскольку эти симптомы указывают на прогрессирующее повреждение слизистой оболочки пищевода.
Антисекреторные препараты.
Антисекреторная терапия ГЭРБ проводится с целью уменьшения повреждающего действия кислого желудочного содержимого на слизистую оболочку пищевода при гастроэзофагеальном рефлюксе. Широкое применение при РЭ нашли блокаторы Н 2 -рецепторов (ранитидин, фамотидин). При использовании этих препаратов существенно снижается агрессивность забрасываемого желудочного содержимого, что способствует купированию воспалительного и эрозивно-язвен-ного процесса в слизистой оболочке пищевода. Ранитидин назначается однократно на ночь в суточной дозе 300 мг или по 150 мг 2 раза в день; фамотидин применяется однократно в дозе 40 мг или по 20 мг 2 раза в день.
Рис. 2.
Дифференциальная диагностика загрудинных болей

Рис. 3.
Эпизоды рецидивирующих загрудинных болей коррелируют с эпизодами рефлюса с рН<4 (В. Д. Пасечников, 2000).
В последние годы появились принципиально новые антисекреторные препараты - ингибиторы Н + ,К + -АТФазы (ИПП - омепразол, ланзопразол, рабепразол, эзомепразол). Ингибируя протонный насос, они обеспечивают выраженное и продолжительное подавление кислой желудочной секреции. ИПП отличаются особой эффективностью при пептичес-ком эрозивно-язвенном эзофагите, обеспечивая после 6-8 недель лечения заживление пораженных участков в 90-96% случаев.
В нашей стране наиболее широкое применения нашел омепразол. По антисекреторному эффекту этот препарат превосходит блокаторы Нг-рецепторов. Дозировка омепразола: 20 мг 2 раза в сутки или 40 мг в вечерние часы.
В последние годы в клинической практике широкое применение находят новые ИПП - рабепразол и эзомепразол (Нексиум).
Рабепразол быстрее других ИПП конвертируется в активную (сульфаниламидную) форму. Благодаря этому, уже в первый день приема рабепразола уменьшается или полностью исчезает такое клиническое проявление ГЭРБ, как изжога.
Значительный интерес представляет новый ИПП - эзомепразол (Нексиум), являющийся продуктом особой технологии. Как известно, стереоизомеры (вещества, молекулы которых имеют одинаковую последовательность химических связей атомов, но различное расположение этих атомов относительно друг друга в пространстве) могут отличаться по биологической активности. Пары оптических изомеров, являющихся зеркальными отображениями друг друга) обозначаются как R (от лат. rectus - прямой или rota dexterior - правое колесо, по часовой стрелке) и S (sinister - левый или против часовой стрелки).
Эзомепразол (Нексиум) - это S-изомер омепразола, первый и единственный в настоящее время ИПП, представляющий собой чистый оптический изомер. Известно, что S-изомеры других ИПП превосходят по фармакокинетическим параметрам их R-изомеры и соответственно рацемические смеси, которыми являются существующие сегодня лекарственные препараты этой группы (омепразол, ланзопразол, пантопразол, рабепразол). Создать стабильный S-изомер удалось пока только для омепразола. Исследования на здоровых добровольцах показали, что эзомепразол оптически устойчив в виде любой лекарственной формы - как для перорального, так и внутривенного применения .
Клиренс эзомепразола ниже, чем у омепразола и R-изомера. Следствием этого является более высокая биодоступность эзомепразола по сравнению с омепразолом. Иными словами, большая доля каждой дозы эзомепразола остается в кровотоке после метаболизма «первого прохождения». Таким образом, повышается количество препарата, осуществляющего ингибирование протонной помпы париетальной клетки желудка.
Антисекреторный эффект эзомепразола является дозозависимым, он возрастает в течение первых дней приема [ 11 ]. Действие эзомепразола наступает через 1 час после перорального приема в дозе 20 или 40 мг. При ежедневном приеме препарата в течение 5 дней в дозе 20 мг 1 раз сутки средняя максимальная концентрация кислоты после стимуляции пентагастрином снижается на 90% (измерение проводилось через 6-7 часов после приема последней дозы препарата). У пациентов с симптоматической ГЭРБ внутрижелудочный уровень рН при суточном мониторировании после 5-дневного приема эзомепразола в дозах 20 и 40 мг оставался выше 4 в течение в среднем 13 и 17 часов соответственно. Среди пациентов, принимавших эзомепразол по 20 мг в сутки, поддержание уровня рН выше 4 в течение 8, 12 и 16 часов достигалось в 76%, 54% и 24% случаев соответственно. Для 40 мг эзомепразола это соотношение составляло 97%, 92% и 56% соответственно (р <0,0001) .
Важным компонентом, обеспечивающим высокую стабильность антисекреторного действия эзомепразола, является его исключительно предсказуемый метаболизм. Эзомепразол обеспечивает в 2 раза большую стабильность такого показателя, как индивидуальная вариабельность подавления стимулированной пентагастрином желудочной секреции, чем омепразол в эквивалентной дозе .
Эффективность эзомепразола при ГЭРБ была изучена в нескольких рандомизированных двойных слепых многоцентровых исследованиях. В двух больших исследованиях, включавших более 4000 больных ГЭРБ, неинфицированных Н. pylori, эзомепразол в суточных дозах 20 или 40 мг был достоверно более эффективным в плане заживления эрозивного эзофагита, чем омепразол в дозе 20 мг . В обоих исследованиях эзомепразол значительно превосходил омепразол как после 4, так и 8 недель лечения.
Полное купирование изжоги (отсутствие в течение 7 последовательных дней) в группе из 1960 больных ГЭРБ также достигалось при лечении эзомепразолом в дозе 40 мг/сут у большего числа пациентов, чем при терапии омепразолом, как в 1 день приема препаратов (30% против 22%, р <0,001), так и к 28 дню (74% против 67%, р <0,001) . Аналогичные результаты были получены и в другом, большем по объему (п = 2425) исследовании (р <0,005) . В обоих исследованиях было показано преимущество эзомепразола над омепразолом (в эквивалентных дозах) как по среднему числу дней до наступления полного купирования изжоги, так и по суммарному проценту дней и ночей без изжоги в течение всего периода лечения. Еще в одном исследовании, включавшем 4736 больных эрозивным эзофагитом, эзомепразол в дозе 40 мг/сут достоверно превосходил омепразол в дозе 20 мг/сут по проценту ночей без изжоги (88,1%, доверительный интервал - 87,9-89,0; против 85,1%, доверительный интервал 84,2-85,9; р <0,0001) .Таким образом, наряду с известными клиническими показателями эффективности лечения ГЭРБ, указанные дополнительные критерии позволяют заключить, что эзомепразол объективно превосходит омепразол при лечении ГЭРБ. Столь высокая клиническая эффективность эзомепразола существенно повышает и его затратную эффективность. Так, например, среднее число дней до полного купирования изжоги при использовании эзомепразола в дозе 40 мг/сут составляло 5 дней, а оме-празола в дозе 20 мг/сут - 9 дней . При этом важно отметить, что омепразол в течение многих лет являлся золотым стандартом в лечении ГЭРБ, превосходя по клиническим критериям эффективности все другие ИПП, о чем свидетельствует анализ результатов более чем 150 сравнительных исследований .
Эзомепразол изучался и в качестве препарата для поддерживающей терапии ГЭРБ. В 2 двойных слепых, плацебо-контролируемых исследованиях, включавших более 300 больных ГЭРБ с зажившим эзофагитом, оценивалась эффективность трех дозировок эзомепразола (10, 20, и 40 мг/сут), назначавшихся в течение 6 месяцев .
Во всех изученных дозах эзомепразола существенно превосходили плацебо, но наилучшей с точки зрения соотношения доза/эффективность для поддерживающей терапии оказалась дозировка 20 мг/сут. Имеются опубликованные данные об эффективности поддерживающей дозы эзомепразола 40 мг/сут, назначавшейся 808 больным ГЭРБ: ремиссия через 6 и 12 месяцев сохранялась у 93% и 89,4% больных соответственно .
Уникальные свойства эзомепразола позволили применить совершенно новый подход к длительной терапии ГЭРБ - терапию по требованию, эффективность которой была изучена в двух 6-месячных слепых, плацебо-контролируемых исследованиях, включавших соответственно 721 и 342 больных ГЭРБ. Эзомепразол использовался в дозах 40 мг и 20 мг. В случае появления симптомов заболевания больным разрешалось использовать не более одной дозы (таблетки) в день, а если симптомы не купировались, то разрешалось принимать антациды. При подведении итогов оказалось, что в среднем больные принимали Эзомепразол (вне зависимости от дозы) 1 раз в 3 дня, при этом неадекватный контроль за симптомами (изжога) отметили лишь 9% больных, получавших 40 мг эзомепразола, 5% - 20 мг и 36% - плацебо (р <0,0001). Число больных, вынужденных дополнительно принимать антациды, оказалось в группе плацебо в 2 раза большим, чем в пациентов, получавших любую из дозировок эзомепразола .
Таким образом, клинические исследования убедительно свидетельствуют, что Эзомепразол является перспективным средством терапии ГЭРБ как при наиболее тяжелых ее формах (эрозивный эзофагит), так и при неэрозивной рефлюксной болезни.
Прокинетики.
Представители этой группы лекарственных веществ обладают антирефлюксным действием, а также усиливают высвобождение ацетилхолина в желудочно-кишечном тракте, стимулируя моторику желудка, тонкой кишки и пищевода. Они повышают тонус НПС, ускоряют эвакуацию из желудка, оказывают положительное влияние на пищеводный клиренс и ослабляют гастроэзофагеальный рефлюкс.
В качестве прокинетика при РЭ обычно используется домперидон, который является антагонистом периферических дофаминовых рецепторов. Домперидон назначается по 10 мг (1 таблетка) 3 раза в день за 15-20 мин до еды.
При РЭ, обусловленном забросами в пищевод дуоденального содержимого (в первую очередь, желчных кислот), что обычно наблюдается при желчнокаменной болезни, хороший эффект достигается при приеме нетоксической урсоде-оксихолевой желчной кислоты в дозе 5 мг/кг в сутки в течение 6-8 мес.
Выбор тактики лечения.
При выборе лечения ГЭРБ в стадии эрозивно-язвен-ного РЭ следует помнить, что в этих случаях терапия является непростой задачей. Заживление дефекта слизистой оболочки в среднем происходит:
- за 3-4 недели при язве двенадцатиперстной кишки;
- за 4-6 недель при язве желудка;
- за 8-12 недель при эрозивно-язвенных поражениях пищевода.
В настоящее время разработана схема поэтапного лечения в зависимости от степени выраженности РЭ. Согласно этой схеме, уже при РЭ 0 и I степени рекомендуется начинать лечение с полной дозы ИПП, хотя допускается и применение Н 2 -блокаторов в сочетании с прокинетиками (рис. 4).
Схема лечения больных с тяжелым РЭ (II-III ст.) представлена нарисунке 5. Особенность этой схемы состоит в более продолжительных циклах лечения и назначении (при необходимости) высоких доз ИПП. При отсутствии эффекта от консервативного лечения у больных этой категории нередко приходится ставить вопрос о проведении антирефлюксного хирургического вмешательства. Целесообразность оперативного лечения должна обсуждаться и при осложнениях РЭ, не поддающихся медикаментозной терапии.
Хирургическое лечение.
Целью операций, направленных на устранение рефлюкса, является восстановление нормальной функции кардии.
Показания к оперативному лечению: 1) безуспешность консервативного лечения; 2) осложнения ГЭРБ (стриктуры, повторные кровотечения); 3) частые аспирационные пневмонии; 4) ПБ (из-за опасности малигнизации). Особенно часто показания к операции возникают при сочетании ГЭРБ с грыжей пищеводного отверстия диафрагмы.
Основным типом операции при рефлюкс-эзофагите является фундопликация по Ниссену. В настоящее время разрабатываются и внедряются методы фундопликации, проводимой через лапароскоп. Преимущества лапароскопической фундопликации состоят в существенно более низких показателях послеоперационной летальности и быстрой реабилитации больных.
В настоящее время при ПБ для воздействия на очаги неполной кишечной метаплазиии и тяжелой дисплазии эпителия используют следующие эндоскопические методики:
- лазерная деструкция, коагуляция аргоновой плазмой;
- мультиполярная электрокоагуляция;
- фотодинамическая деструкция (за 48-72 ч до процедуры вводят фото-сенсибилизирующие препараты, затем воздействуют лазером);
- эндоскопическая локальная резекция слизистой оболочки пищевода.
Все перечисленные методы воздействия на очаги метаплазии используются на фоне применения ИПП, подавляющих секрецию, и прокинетиков, уменьшающих гастроэзофагеальный рефлюкс.
Профилактика и диспансеризация
В связи с широким распространением ГЭРБ, приводящей к снижению качества жизни, и опасностью осложнений при тяжелых формах РЭ профилактика этого заболевания является весьма актуальной задачей.
Цель первичной профилактики ГЭРБ состоит в предупреждении развития заболевания. Первичная профилактика включает соблюдение следующих рекомендаций:
- соблюдение здорового образа жизни (отказ от курения и приема крепких алкогольных напитков);
- рациональное питание (избегать обильных приемов пищи, не есть на ночь, ограничить потребление очень острой и горячей пищи;
- снижение массы тела при ожирении;
- только по строгим показаниям осуществлять прием лекарств, вызывающих рефлюкс (антихолинергические, спазмолитические, седативные препараты, транквилизаторы, ингибиторы каль циевых каналов, b-адреноблокаторы, простагландины, нитраты) и повреждающих слизистую оболочку (нестероидные противовоспалительные препараты).
Рис. 4.
Выбор лечения больных с эндоскопически негативным или с легкими (0-1) степенями рефлюкс-эзофагита

Рис. 5.
Выбор лечения больных с тяжелыми (II- III) степеням рефлюкс-эзофагита

Цель вторичной профилактики ГЭРБ -снижение частоты рецидивов и предотвращение прогрессирования заболевания. Обязательным компонентом вторичной профилактики является соблюдение вышеизложенных рекомендаций по первичной профилактике. Вторичная медикаментозная профилактика во многом зависит от степени выраженности РЭ.
«Терапия по требованию» используется для профилактики обострений при отсутствии эзофагита или легком эзофагите (РЭ 0-1 степени). Каждый приступ боли и изжоги следует купировать, поскольку это сигнал патологического за-кисления пищевода, способствующего прогрессирующему повреждению его слизистой оболочки. Тяжелый эзофагит (особенно РЭ III-IV степени) требует длительной, порой постоянной поддерживающей терапии ИПП или блокаторами Н 2 -рецепторов в сочетании с прокинетиками.
Критериями успешной вторичной профилактики принято считать уменьшение числа обострений заболевания, отсутствие прогрессирования, снижение степени тяжести РЭ и предупреждение развития осложнений.
Больные ГЭРБ при наличии эндоскопических признаков РЭ нуждаются в диспансерном наблюдении с эндоскопическим контролем не реже одного раза в 2-3 года.
В особую группу следует выделять больных, у которых диагностирован ПБ. Эндоскопический контроль с проведением прицельной биопсии слизистой оболочки пищевода из зоны визуально измененного эпителия желательно проводить ежегодно (но не реже 1 раза в год), если при предыдущем исследовании отсутствовала дисплазия. При обнаружении последней эндоскопический контроль следует проводить чаще, чтобы не пропустить момента малигнизации. Наличие при ПБ дисплазии низкой степени требует эндоскопии с биопсией каждые 6 месяцев, а тяжелой дисплазии - через 3 мес. У больных с подтвержденной тяжелой дисплазией следует ставить вопрос об оперативном лечении.
ЛИТЕРАТУРА
1. Dean ВВ, CrawleyJA, SchmittCM, Wong], Of man 11. The burden of illness of gastro-oesophageal reflux disease: impact on work productivity. Aliment Pharmacol Ther2003 May 15;17:1309-17.
2. DentJ, Jones R, Kahrilas P, Talley N1. Management of gastro-oesophageal reflux disease in general practice. BMJ 2001;322:344-7.
3. GalmicheJP, LetessierE, Scarpignato C. Treatment of gastro-oesophageal reflux disease in adults. BMJ 199S;316:1720-3.
4. Kahrilas PI. Gastroesophageal reflux desease. JAMA 1996:276:933-3.
5. Salvatore S, Vandenplas Y. Gastro-oesophageal reflux disease and motility disorders. Best Pract Res Clin Gastroenterol 2003:17:163-79.
6. Stanghellini V. Management of gastroesophageal reflux disease. Drugs Today (Bare) 2003;39(suppl. A):15-20.
7. Arimori K, Yasuda K, Katsuki H, Nakano M. Pharmacokinetic differences between lansoprazole enantiomers in rats. J Pharm Pharmacol 1998:50:1241-5.
8. Tanaka M, Ohkubo T, Otani K, et al. Stereoselective pharmacokinetics of pantopra-zole, a proton pump inhibitor, in extensive and poor metabolizers of S-mephenytoin. Clin Pharmacol Ther 2001:69:108-13.
9. Abelo A, Andersson ТВ, Bredberg U, et al. Stereoselective metabolism by human liver CYP enzymes of a substituted benzimidazole. Drug Metab Dispos 2000:28:58-64.
10. Hassan-Alin M, Andersson T, Bredberg E, Rohss K. Pharmacokinetics of esomeprazole after oral
and intravenous administration of single and repeated doses to healthy subjects. Eur 1 Clin Pharmacol 2000:56:665-70.
11. Andersson T, Bredberg E, Hassan-Alin M. Pharmacokinetics and pharmacodynamics of esomeprazole, the S-isomer of omeprazole. Aliment Pharmacol Ther 2001:15:1563-9.
12. Lind T, Rydberg L, Kyleback A, et al. Esomeprazole provides improved acid control vs. omeprazole in patients with symptoms ofgastro-oesopageal reflux disease. Aliment Pharmacol Ther 2000:14:861-7.
13. Andersson T, Rohss K, Hassan-Alin M. Pharmacokinetics (PK) and dose-response relationship of esomeprazole (E). Gastroenterology 2000:118(suppl. 2):A1210.
14. Kahrilas PI, Falk GW, Johnson DA, et al. Esomeprazole improves healing and symptom resolution as compared with omeprazole in reflux oesophagitis patients: a randomized controlled trial. The Esomeprazole Study Investigators. Aliment Pharmacol Ther 2000:14:1249-58.
15. RichterJE, Kahrilas PJ, JohansonJ, et al. Efficacy and safety of esomeprazole compared with omeprazole in GERD patients with erosive esophagitis: a randomized controlled trial. Am 1 Gastroenterol 2001:96:656-65.
16. Vakil NB, Katz PO, Hwang C, et al. Nocturnal heartburn is rare in patients with erosive esophagitis treated with esomeprazole . Gastroenterology 2001:120:abstract 2250.
17. Kromer W, Horbach S, Luhmann R. Relative efficacies of gastric proton pump inhibitors: their
clinical and pharmacological basis. Pharmacology 1999: 59:57-77.
18. Johnson DA, Benjamin SB, Vakil NB, et al. Esomeprazole once daily for 6 months is effective therapy for maintaining healed erosive esophagitis and for controlling gastroesophageal reflux disease symptoms: a randomized, double-blind, placebo-controlled study of efficacy and safety. Am 1 Gastroenterol 2001:96:27-34.
19. Vakil NB, Shaker R, Johnson DA, et al. The new proton pump inhibitor esomeprazole is effective as a maintenance therapy in GERD patients with healed erosive oesophagitis: a 6-month, randomized, double-blind, placebo-controlled study of efficacy and safety. Aliment Pharmacol Ther 2001:15:927-35.
20. Ma ton P N, Vakil N B, Levine JG, et al. Sa fety fnd efficacy of long term esomeprasole therapy in patients with healed erosive oesophagitis. Drug Saf 2001:24:625-35.
21. Talley N1, Venables TL, Green JBR. Esomeprazole 40mg and 20mg is efficacious in the lomg-tenn management of patients with endoscopy-nega-tive GERD: a placebo-controlled trial of on-demand therapy for 6 months. Gastroenterology 2000:118:A658.
22. Talley N1, Lauritsen K, Tunturi-Hihnala H, et al. Esomeprazole 20 mg maintains symptom control in endoscopy-negative gastro-oesophageal reflux disease: a controlled trial of "on-demand" therapy for 6 months. Aliment Pharmacol Ther 2001:15:347-54.
В лекции представлены современные данные по эпидемиологии, этиологии, патогенезу гастроэзофагеальной рефлюксной болезни. Рассматриваются клинические проявления болезни и дифференциальный диагноз основных симптомов. Изложены вопросы диагностики и лечения гастроэзофагеальной рефлюксной болезни в соответствии с клиническими рекомендациями.
Gastroesophageal reflux disease in the practice of primary health care doctor
The modern data about epidemiology, aetiology and pathogenesis of gastroesophageal reflux disease are presented in lecture. The clinical manifestations and differential diagnosis of main symptoms are described. The questions of diagnostics and treatment gastroesophageal reflux disease are stated due to clinical recommendations.
Несмотря на достижения современной гастроэнтерологии, проблемы диагностики, лечения и профилактики кислотозависимых заболеваний, к которым относится гастроэзофагеальная рефлюксная болезнь (ГЭРБ), по-прежнему привлекают внимание практикующих врачей. Пациенты с кислотозависимыми заболеваниями составляют значительную часть больных на приеме у врача первичного звена, а диагноз и дифференциальный диагноз этих состояний — частая задача в практике и терапевта, и врача общей практики.
Значение ГЭРБ определяется не только ее растущей распространенностью, но и утяжелением течения: увеличением числа осложненных форм (язвы, стриктуры пищевода), развитием пищевода Баррета как предракового состояния, внепищеводных проявлений заболевания .Данные эпидемиологических исследований свидетельствуют о том, что распространенностьГЭРБ высока, достигая в странах Западной Европы 40-50% . Изжога, ведущий симптом ГЭРБ, выявляется у 20-40% населения развитых стран и в США отмечается у 25 млн человек . При значительном росте числа больных, страдающих ГЭРБ, более чем у половины пациентов диагностируется ее эндоскопически негативная форма, отмечается значительное ухудшение качества жизни . Выраженность изжоги не коррелирует с тяжестью эзофагита. Согласно данным А.В. Калинина, у пациентов, предъявлявших жалобы на изжогу, при проведении эндоскопии только в 7-10% случаев выявляется эрозивный эзофагит . По данным Российских исследований, частота ГЭРБ (наличие изжоги и/или кислой отрыжки 1 раз в неделю и чаще в течение последних 12 месяцев) составила 23,6% . Следует отметить, что частая изжога (1 раз в неделю и более) является независимым фактором риска развития аденокарциномы пищевода, а при длительности заболевания 20 и более лет риск развития рака пищевода повышается в 44 раза .
Определение ГЭРБ свидетельствует о том, что это заболевание, характеризующееся развитием воспалительных изменений слизистой оболочки дистального отдела пищевода и/или характерных клинических симптомов вследствие повторяющегося заброса в пищевод желудочного/или дуоденального содержимого . Современная концепция ГЭРБ принята в 2006 году, когда был опубликован доклад «Монреальское определение и классификация гастроэзофагеальной рефлюксной болезни» .
Этиология и патогенез. Ведущим в патогенезе ГЭРБ является, как и при другой кислотозависимой патологии, нарушение баланса между факторами агрессии и защиты слизистой оболочки пищевода в сторону первых . При ведении больных следует учитывать, что в подавляющем числе случаев основным (93%) является фактор избыточного закисления пищевода, а на долю желчных рефлюксов приходится только 7%. В целом механизмами развития ГЭРБ являются гипотония нижнего пищеводного сфинктера (НПС), наличие грыжи пищеводного отверстия диафрагмы, которая приводит к анатомической несостоятельности НПС, повреждающее воздействие рефлюктата, замедление клиренса пищевода объемного (нарушение вторичной перистальтики пищевода, обеспечивающей освобождение пищевода от рефлюктата) и химического (снижение выработки слюны и содержания бикарбонатов). Имеют значение снижение резистентности слизистой оболочки (СО) пищевода, нарушение моторной функции желудка, дуоденостаз и повышение внутрибрюшного давления до уровня, превышающего тонус НПС. К предрасполагающим факторам относятся избыточная масса тела, беременность, факторы питания (повышенное употребление жирной, жареной пищи, шоколада, кофе, алкоголя, специй, фруктовых соков и т. д.), прием лекарственных препаратов (седативные средства, антидепрессанты, антагонисты кальция, холинолитики, β-блокаторы, теофиллин, нитраты, глюкагон, глюкокортикостероиды) .
Клиническая классификация ГЭРБ. Согласно международной классификации болезней Х пересмотра, ГЭРБ относится к рубрике К21 и подразделяется на ГЭРБ с эзофагитом (К 21.0) и ГЭРБ без эзофагита (К 21.1). Для практической работы выделяют неэрозивную рефлюксную болезнь (НЭРБ), которая в общей структуре ГЭРБ составляет 60-65%, и эрозивный эзофагит (эрозивная рефлюксная болезнь) — 30-35% . О НЭРБ говорят в том случае, когда имеет место эндоскопически негативный вариант при наличии клинических данных и данных рН-метрии пищевода, подтверждающих патологические гастроэзофагеальные рефлюксы (ГЭР) или, по данным ЭФГДС, катарального эзофагита. Патологическими ГЭР считаются рефлюксы с рН в пищеводе менее 4 или более 7 продолжительностью более 5 минут, более 50 эпизодов в течение суток, общей продолжительностью более 1 часа и существующие не менее 3 месяцев.
Для характеристики рефлюкс-эзофагита используют Лос-Анджелесскую классификацию (1994): степень А — один или несколько дефектов слизистой оболочки (СО) пищевода длиной не менее 5 мм, ни один из которых не распространяется более чем на 2 складки СО; степень В — один или несколько дефектов СО пищевода длиной более 5 мм, ни один из которых не распространяется более чем на 2 складки СО; степень С — дефекты СО пищевода, распространяющиеся на 2 складки СО или более, которые в совокупности занимают менее 75% окружности пищевода; степень Д — дефекты СО пищевода занимают как минимум 75% окружности пищевода.
Пример формулировки диагноза: ГЭРБ, рефлюкс-эзофагит 2 степени тяжести.
Клиническая картина представлена пищеводными (изжога, одинофагия, ощущение кислоты во рту, отрыжка кислым или воздухом, дисфагия, боль за грудиной, у края мечевидного отростка, боль в эпигастрии, икота, рвота, чувство раннего насыщения) и внепищеводными проявлениями. Среди пищеводных проявлений основное значение имеет изжога, возникающая после еды, приема газированных напитков, алкоголя, при физическом напряжении, наклоне туловища или в горизонтальном положении, чаще в ночное время, купирующаяся приемом минеральной воды и антацидных препаратов. Внепищеводные (атипичные) симптомы в основном представлены жалобами, свидетельствующими о вовлечении в процесс бронхолегочной, сердечно-сосудистой систем, стоматологической патологии и ЛОР-органов — так называемые «маски» ГЭРБ. Значительное число пациентов с жалобами, характерными для кардиальной, бронхопульмональной, хронической оториноларингологической и стоматологической патологии обращаются к «узким» специалистам; при этом у них могут отсутствовать типичные симптомы эзофагита, позволяющие заподозрить ГЭРБ.
К бронхолегочным проявлениям относят хронический кашель, особенно в ночное время, обструктивную болезнь легких, пневмонии, пароксизмальное ночное апноэ. Литературные данные свидетельствуют об увеличении риска заболеваемости бронхиальной астмой, а присоединение ГЭР может ухудшать течение бронхиальной астмы в четверти случаев . Патологический ГЭР рассматривается в качестве триггера приступов астмы, преимущественно в ночной период, так как уменьшается частота глотательных движений и увеличивается воздействие кислоты на слизистую оболочку пищевода, что вызывает развитие бронхоспазма за счет микроаспирации и нейрорефлекторного механизма.
Диагностическая стратегия врача первичного звена при хроническом кашле: необходимо исключение приема пациентом ингибиторов ангиотензинпревращающего фермента и курения, рентгенография органов дыхания; следует провести осмотр ЛОР-органов, рентгенографию околоносовых пазух, спирографию с бронходилятатором, ЭФГДС и 24-часовую рН-метрию.
К кардиоваскулярным проявлениям ГЭРБ относят боли в грудной клетке, подобные стенокардическим, возникающие вследствие гипермоторной дискинезии пищевода (вторичного эзофагоспазма) .
Клинические особенности болей в грудной клетке, связанных с рефлюксом: носят жгучий характер, локализуются за грудиной, не иррадиируют, связаны с приемом пищи, перееданием, погрешностями в диете, возникают при перемене положения тела (наклоны, горизонтальное положение), уменьшаются после приема щелочных минеральных вод, антацидов или антисекреторных препаратов, сочетаются с изжогой и/или дисфагией. Поскольку кардиальная «маска» ГЭРБ опосредована через n. vagus, кардиалгии часто сочетаются с проявлениями вегетативной дисфункции — тахиаритмией, чувством жара и озноба, головокружением, эмоциональной лабильностью. Дифференциальный диагноз проводится с ишемической болезнью сердца (ИБС) и ее проявлением — стенокардией, продолжительность болей при которой — 1-2 минуты, боли имеют характерную иррадиацию, провоцируются физической нагрузкой, купируются нитроглицерином. Верификация ИБС включает в себя проведение коронарографии, холтеровского мониторирования ЭКГ, велоэргометрии, стресс-ЭХО-кардиографии.
Отоларингологические симптомы ГЭРБ наиболее многочисленны и разнообразны. К ним относят ощущение боли, кома, инородного тела в глотке, першение в горле, желание «прочистить горло», охриплость, приступообразный кашель. Кроме того, ГЭРБ может являться причиной рецидивирующих синуситов, средних отитов, фарингитов, ларингитов, не поддающихся стандартной терапии. Механизм возникновения данных симптомов связан с фаринголарингеальным рефлюксом, причиной которого является ГЭР, проникающий проксимально через верхний пищеводный сфинктер.
Стоматологическая «маска» представлена жжением языка, щек, нарушением вкусовых ощущений, патологическим разрушением зубной эмали, рецидивирующим кариесом.
У 10-20% пациентов с ГЭРБ развивается пищевод Барретта — приобретенное состояние, являющееся осложнением ГЭРБ, развивающееся в результате замещения разрушенного многослойного плоского эпителия нижней части пищевода цилиндрическим эпителием (эпителий Баррета), из-за чего возникает предрасположенность к развитию аденокарциномы пищевода. Факторы риска развития пищевода Баррета: изжога чаще 2 раз в неделю, мужской пол, длительность симптомов более 5 лет.
Диагностика ГЭРБ строится в первую очередь на основании жалоб пациента, а инструментальные методы (ЭФГДС, 24-часовая рН-метрия) являются дополнительными или подтверждающими диагноз. Согласно клиническим рекомендациям , обязательные лабораторные исследования включают в себя общий анализ крови, мочи, определение группы крови, резус-фактора. Инструментальные методы исследования:однократноЭФГДС, биопсия слизистой оболочки пищевода при осложненном течении ГЭРБ (язвах, стриктурах, пищеводе Баррета), рентгенологическое исследование пищевода и желудка при подозрении на грыжу пищеводного отверстия диафрагмы, стриктуру, аденокарциному пищевода.В динамикепроводятся ЭФГДС (повторно можно не проводить при НЭРБ), биопсия слизистой оболочки пищевода при осложненном течении ГЭРБ. К дополнительным методам относятся 24-часовая внутрипищеводная рН-метрия, внутрипищеводная манометрия, УЗИ органов брюшной полости, ЭКГ, велоэргометрия, тест с ингибиторами протонной помпы (ИПП-тест). Возможность и целесообразность проведения ИПП-теста обусловлена высокой распространенностью НЭРБ и может играть роль скрининга: отсутствие эффекта или быстрое рецидивирование симптомов после прекращения приема ИПП заставляет думать о необходимости проведения дополнительных методов исследования (эндоскопия, рН-метрия и др.).
Дифференциальный диагноз проводится с пептической язвой и стриктурой пищевода, гастроэзофагеальной карциномой, дивертикулом пищевода, ахалазией кардии, ахалазией и спазмом перстнеглоточной мышцы, фарингоэзофагеальной дискинезией, идиопатическим диффузным эзофагоспазмом, первичной дискинезией пищевода, а также с ИБС (стенокардия, инфаркт миокарда), бронхолегочной патологией, заболеваниями ЛОР-органов.
Учитывая специфику работы врача первичного звена, особенно врача общей практики, необходимо остановиться на дифференциальном диагнозе одного из основных симптомов заболеваний пищевода — дисфагии (затруднение глотания, ощущение препятствия прохождения пищи через полость рта в глотку или пищевод). Выделяют ротоглоточную и пищеводную дисфагию.
Ротоглоточная дисфагия характеризуется нарушением поступления пищи в пищевод и сопровождается забросом пищи в полость рта или носа. К патогенетическим механизмам такой дисфагии относятся слабость поперечно-полосатой мускулатуры, участвующей в начальном этапе глотания, невозможность закрытия носоглотки и гортани, неполное расслабление верхнего пищеводного сфинктера. Больной давится, кашляет, брызжет слюной, ему приходится прилагать усилия для успешного глотания, возможна аспирация. Такая дисфагия может возникать вследствие неврологических и нейромышечных заболеваний, нарушающих акт глотания: при инсультах, рассеянном и боковом амиотрофическом склерозе, ботулизме, паркинсонизме, бульбарном параличе, полиомиелите, сирингомиелии, миастении, миопатии, сахарном диабете и алкоголизме как проявление нейропатии. Некоторые коллагенозы (дерматомиозит) вследствие поражения поперечнополосатой мускулатуры также могут вызвать дисфагию. Причинами ротоглоточной дисфагии могут быть и воспалительные заболевания: острый фарингит, вызывающий боль и отек в горле, которые временно затрудняют глотание. Более редкими причинами ротоглоточной дисфагии являются рак гортани, паратонзиллярный абсцесс, паротит, острый тиреоидит, лучевое поражение ротоглотки. При пороках развития глотки и пищевода дисфагия может быть связана с нижнеглоточным дивертикулом Ценкера, встречающимся у пожилых лиц, жалующихся на затрудненное и болезненное глотание, упорный кашель, иногда выбухание на боковой поверхности шеи, уменьшающиеся при срыгивании пищи и слизи. Идиопатическая дисфункция перстнеглоточной мышцы подозревается при нарушении заглатывания пищи, когда не обнаружены неврологические, дегенеративные или воспалительные процессы в глотке и пищеводе.
Пищеводная дисфагия наблюдается при нормальном акте глотания, но при нарушенном прохождении твердой или жидкой пищи по пищеводу в желудок и характеризуется появлением через 2-5 секунд после проглатывания пищи ощущения распирания, «кома» и боли за грудиной. Многие больные могут точно указать уровень задержки пищевого комка. Выделяют две группы патологических состояний, вызывающих пищеводную дисфагию. Это нарушения моторики пищевода (двигательная дисфагия) и механические сужения его просвета (механическая дисфагия) . Двигательная дисфагия появляется при приеме и твердой, и жидкой пищи и характеризуется изжогой, болями за грудиной, напоминающими боль при стенокардии, аспирацией, снижением массы тела, нередко регургитацией. Причинами этого вида дисфагии являются ахалазия, диффузный спазм пищевода, склеродермия пищевода. Механическая дисфагия вызывается факторами, ведущими к изменению просвета пищевода: внутреннему сужению или наружному сдавливанию. Наиболее часто механическую дисфагию вызывают плоскоклеточный рак пищевода и метастатическое его поражение (чаще — рак молочной железы, рак легких, лимфомы и лейкозы), пептические и другие доброкачественные стриктуры пищевода, вызывающие прогрессирующую дисфагию, которая развивается преимущественно при попытке проглатывания твердой пищи и уменьшается при запивании пищи водой. Причиной дисфагии может быть и инфекционный, особенно кандидозный и герпетический эзофагит, который нередко протекает и без поражения ротовой полости. Чаще кандидозный эзофагит развивается при выраженном ослаблении иммунитета: у лиц, принимающие антибиотики, глюкокортикоиды, и у больных сахарным диабетом. Периодическое затруднение глотания твердой пищи иногда является ранним признаком сужения просвета в области пищеводно-желудочного соустья за счет образования кольца слизистой (кольцо Щацкого). Дисфагия непостоянна, в типичных случаях появляется при глотании мяса — так называемый «синдром бифштекса». Соединительнотканные сращения в шейном отделе пищевода, сочетающиеся с дефицитом железа и других веществ в пище (синдром Пламмера-Винсона или Патерсона-Келли), связанные с повышенным развитием плоскоклеточного рака пищевода и глотки, также могут явиться причиной дисфагии. Патогенез последней при этом синдроме неясен, но она нередко проходит при приеме железа и коррекции других нарушений питания даже без разрушения перепонки . Нарушение глотания вследствие нарушения функции пищевода наблюдается при многих системных заболеваниях — болезни Крона, саркоидозе, болезни Бехчета, пемфигоиде и пузырчатом эпидермолизе. Изредка дисфагия появляется после стволовой ваготомии или после фундопликации по поводу рефлюкс-эзофагита.
Причиной дисфагии может быть сдавление пищевода извне кровеносными сосудами — при атипичном отхождении правой подключичной артерии.
Globus hystericus считается проявлением дисфагии истерического происхождения и проявляется как ощущение застрявшего в горле комка. Однако при реальном осуществлении акта глотания не наблюдается никаких затруднений. В ряде случаев появление этого симптома связано либо с наличием зоны региональной парестезии, либо с развитием ларингофарингеального или эзофагеального спазма .
Показания к госпитализации . Пациенты госпитализируются для проведения антирефлюксного лечения при осложненном течении заболевания, а также при неэффективности адекватной медикаментозной терапии, для проведения оперативного вмешательства (фундопликации) при неэффективности медикаментозной терапии и эндоскопических или оперативных вмешательств при наличии осложнений эзофагита: стриктуры, пищевода Барретта, кровотечений .
Лечение. Задачами терапии ГЭРБ являютсякупирование клинических симптомов, заживление эрозий, улучшение качества жизни, предотвращение или устранение осложнений, профилактика рецидивов. Лечение включает прежде всего немедикаментозные методы.
Мероприятия по изменению образа жизни: прекращение курения, нормализация массы тела, соблюдение диеты с исключением острой, кислой, жирной пищи, пряностей, продуктов, вызывающих газообразование, газированных напитков, кофе, алкоголя, шоколада, лука, чеснока, томатов, цитрусовых. Необходимо рекомендовать больным принимать пищу не позднее чем за несколько часов до сна, не следует лежать после еды в течение 1,5-2 часов, носить тесную одежду и тугие поясы, следует исключить физические упражнения с наклонами вниз.Следует советовать пациентам по возможности не принимать препараты, оказывающие неблагоприятное влияние на слизистую пищевода и снижающих тонус НПС: нитраты, антагонисты кальция, спазмолитики, прогестерон, антидепрессанты, теофиллин, нестероидные противоспалительные препараты, а также приподнимать головной конец кровати на 15-20 см.
Лекарственная терапия ГЭРБ предусматривает назначение трех групп препаратов: антисекреторных средств, антацидов и прокинетиков. Согласно правилу Белла, заживление эрозий пищевода происходит в 80-90% случаев, если удается поддержать рН в пищеводе > 4 в течение суток не менее 16-22 часов. Поэтому ингибиторы протонной помпы (ИПП) являются средством первого выбора. В соответствие с клиническими рекомендациями по гастроэнтерологии продолжительность лечения при эрозивной рефлюксной болезни зависит от стадии заболевания. При единичных эрозиях (стадии А и В) лечение проводят в течение 4 недель, при множественных эрозиях — (стадии С и Д) — 8 недель. Применяют омепразол 20-40 мг/сут., лансопразол 30-60 мг/сут., рабепразол 20 мг/сут., пантопразол 40-80 мг/сут., эзомепразол 40 мг/сут. Удвоенная доза ИПП или увеличение продолжительности лечения (до 12 недель и более) необходимы при недостаточно быстрой динамике заживления эрозий или при наличии внепищеводных проявлений. Поддерживающую терапию при эрозивных формах ГЭРБ проводят в стандартной или половинной дозе в течение 26 недель, а при осложненном течении заболевания — в течение 52 недель . При НЭРБ ИПП назначают однократно в сутки (20 мг омепразола, 30 мг лансопразола, 20-40 мг пантопразола, 20 мг рабепразола, 20 мг эзомепразола) в течение 4-6 недель. Далее лечение проводят в стандартной или половинной дозе в режиме «по требованию». Использование Н-2 блокаторов менее эффективно.
Антациды используются в качестве симптоматического средства для купирования нечастой изжоги по 15 мл суспензии 3 раза в день через 1,5 часа после еды и на ночь до купирования симптомов (в среднем 2 недели). При рефлюкс-эзофагите с забросом пищевод дуоденального содержимого согласно клиническим рекомендациям применяется урсодезоксихолевая кислота 250-350 мг/сут. в сочетании с прокинетиками. Терапия «по требованию» — прием ИПП при появлении симптомов ГЭРБ — используется при эндоскопически негативной рефлюксной болезни.
В связи с длительностью антисекреторной терапии следует остановиться и на возможных побочных эффектах ИПП. Вследствие значительного снижения барьерных свойств желудочного сока создаются условия для развития условно-патогенной флоры как в проксимальных, так и в дистальных отделах желудочно-кишечного тракта. Повышается риск кишечных инфекций, в том числе Clostridium difficile-ассоциированной диареи. В условиях выраженной гипохлоргидрии развивается миграция H. рylori из антрального отдела в область тела желудка с формированием атрофического гастрита, который является первой ступенью каскада Корреа. В связи с этим все пациенты с ГЭРБ при длительном приеме ИПП должны обследоваться на H. рylori и при положительном результате пройти курс эрадикационной терапии. Ряд исследований свидетельствует о более частом возникновении инфекций дыхательной системы при выраженной кислотосупрессии. Показано также, что при длительном приеме ИПП возрастает риск развития переломов, обусловленных остеопорозом, который, вероятно, связан с нарушением всасывания кальция. Прием высоких доз ИПП больше года увеличивает риск переломов шейки бедра в 1,9 раза . В отдельных источниках сообщается о развитии гепатопатии при длительном приеме ИПП. К нежелательным эффектам ИПП относят снижение интрагастральной концентрации витамина С, особенно в биологически активной антиоксидантной форме, а также влияние ИПП на вакуолярную Н + -АТФазу, которая определяет многие биохимические процессы в организме человека. Таким образом, несмотря на несомненную эффективность ИПП в лечении ГЭРБ, следует учитывать возможное негативное ее воздействие на здоровье человека в целом. Прокинетики («Церукал», «Домперидон», «Цизаприд», «Итоприд») усиливают тонус нижнего пищеводного сфинктера, ускоряют эвакуацию из желудка, увеличивают клиренс пищевода, применяются в комбинации с препаратами других групп; некоторые из прокинетиков («Цизаприд») имеют ограниченное применение из-за кардиотоксичности.
Обучение пациента. Именно врачу первого контакта — врачу общей практики, участковому терапевту, принадлежит большая роль в обучении пациента, проведении санитарно-просветительной работы. Рациональна организация «Школ больных ГЭРБ». Пациентам объясняют, что ГЭРБ — хроническое заболевание, требующее длительной поддерживающей терапии ИПП для профилактики осложнений. Активно объясняют важность немедикаментозных методов лечения ГЭРБ и мероприятий по изменению образа жизни. Необходимо проинформировать больных о возможных осложнениях ГЭРБ и «симптомах тревоги»: о прогрессирующей дисфагии или одинофагии, кровотечении, снижении массы тела, кашле или приступах удушья, болях в грудной клетке, частой рвоте. Пациентам с длительными неконтролируемыми симптомами рефлюкса следует объяснить необходимость эндоскопии для выявления осложнений (пищевод Баррета), а при их наличии — необходимость периодического проведения ЭФГДС с биопсией и гистологическим исследованием .
Главные проблемы лечения ГЭРБ — необходимость назначения больших доз антисекреторных препаратов и проведения длительной основной (не менее 4-8 недель) и поддерживающей (6-12 месяцев) терапии . При несоблюдении этих условий вероятность рецидива заболевания очень высока. Многочисленные исследования показали, что у 80% пациентов, не получавших адекватного поддерживающего лечения, рецидив развивается в течение ближайших 26 недель, а в течение года вероятность рецидива составляет 90-98%. Таким образом, от врача первичного звена требуется комплексный подход к ведению пациентов с ГЭРБ, обеспечивающий эффективность терапии, терпение и настойчивость. Чрезвычайно важно обучение больных, в том числе немедикаментозным методам лечения.
Л.Т. Пименов, Т.В. Савельева
Ижевская государственная медицинская академия
Пименов Леонид Тимофеевич — доктор медицинских наук, профессор,
заведующий кафедрой врача общей практики и внутренних болезней с курсом скорой медицинской помощи
ГАСТРОЭЗОФАГЕАЛЬНАЯ РЕФЛЮКСНАЯ БОЛЕЗНЬЛитература:
1. Калинин А.В. Кислотозависимые заболевания верхних отделов желудочно-кишечного тракта. Медикаментозная коррекция секреторных расстройств. Клинические перспективы в гастроэнтерологии, гепатологии 2002; 2: 16-22.
2. Исаков В.А. Эпидемиология ГЭРБ: восток и запад. Экспер. и клин. гастроэнтерология. 2004; 5: 2-6.
3. Lundell L. Advances in treatment strategies for gastroesophageal reflux disease. EAGE Postgraduate Course . Geneva, 2002. P. 13-22.
4. Маев И.В., Трухманов А.С. Неэрозивная рефлюксная болезнь с позиций современной гастроэнтерологии: клинические особенности и влияние на качество жизни пациентов. Русский мед журнал 2004; 12 (23): 1344-1348.
5. Калинин А.В. Кислотозависимые заболевания верхних отделов желудочно-кишечного тракта. Медикаментозная коррекция секреторных расстройств. Клинические перспективы в гастроэнтерологии, гепатологии 2002; 2: 16-22.
6. Лазебник Л.Б., Бордин Д.С., Машарова А.А.,б Общество против изжоги. Экспериментальная и клиническая гастроэнтерология 2007; 4: 5-10.
7. Рощина Т.В. Гастроэзофагеальная рефлюксная болезнь у больных бронхиальной астмой: автореф. дис… канд.мед.наук. М.,2002. 21 с.
8. Ивашкин В.Т. Гастроэнтерология: Клинические рекомендации. Под ред. В.Т. Ивашкина. 2-изд, испр. и доп. М.: ГЭОТАР-Медиа, 2009. 208 с.
9. Vakil N., van Zanten S.V., Kahrilas P., Dent J., Jones R. and the Global Consensus Group. Montreal definition and classification of gastroesophageal reflux disease: a global evidence-based consensus. Am. J.Gastroenterol. 2006; 101: 1900-1920.
10. Ивашкин В.Т., Шептулин А.А. Диагностика и лечение гастроэзофагеальной рефлюксной болезни: пособие для врачей. М., 2005. 30 с.
11. Маев И.В., Самсонов А.А., Трухманов А.С., и др. Положительный опыт применения антацида Маалокс у больных с впервые выявленной неэрозивной рефлюксной болезнью. Русский мед журнал 2008; 2: 50-55.
13. Стремоухов А.А. Ведущие симптомы болезней пищевода. Вестник семейно медицины 2005; 2 (04): 12-17.
14. Targownic L.E., Lix L.M., Prior H.J. Use of proton pump ingibitors and risk of osteoporosis-related fractures. Can Med Assoc J 2008; 179: 319-326.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) - это хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся забросом в пищевод желудочного и/или дуоденального содержимого, приводящему к поражению нижнего отдела пищевода.
Рефлюкс-эзофагит - воспалительный процесс в дистальной части пищевода, вызванный действием на слизистую органа желудочного сока, желчи, а также ферментов панкреатического и кишечного секретов при гастроэзофагеаль- ном рефлюксе. В зависимости от выраженности и распространенности воспаления выделяют пять степеней РЭ, но они дифференцируются только на основании результатов эндоскопического исследования.
Эпидемиология.
Распространенность ГЭРБ достигает среди взрослого населения 50%. В странах Западной Европы и США широкие эпидемиологические исследования свидетельствуют о том, что 40-50% лиц постоянно (с различной частотой) испытывают изжогу - основной симптом ГЭРБ.
Среди тех, кому было проведено эндоскопическое исследование верхних отделов пищеварительного тракта, в 12-16% случаев выявляется эзофагит различной степени выраженности. Развитие стриктур пищевода отмечено в 7-23%, кровотечения - в 2% случаев эрозивно-язвенного эзофагита.
Среди лиц старше 80 лет с желудочно-кишечными кровотечениями эрозии и язвы пишевода были их причиной в 21% случаев, среди пациентов отделений интенсивной терапии, перенесших операции, ~ в 25% случаев.
Пищевод Баррета развивается у 15-20% больных с эзофагитом. Аденокарцинома - у 0,5% больных с пищеводом Баррета в год при низкой степени дисплазии эпителия, у 6% в год - при дисплазии высокой степени.
Этиология, патогенез. По существу ГЭРБ является своеобразным полиэтиологическим синдромом, она может присоединяться к язвенной болезни, сахарному диабету, хроническим запорам, возникать на фоне асцита и ожирения, осложнять течение беременности и т. д.
ГЭРБ развивается вследствие снижения функции антирефлюксного барьера, которое может происходить тремя путями:
а) первичное снижение давления в нижнепищеводном сфинктере;
б) увеличение числа эпизодов его преходящего расслабления;
в) полная или частичная его деструктуризация, например при грыже пищеводного отверстия диафрагмы.
У здоровых людей нижнепищеводный сфинктер, состоящий из гладких мышц, имеет тоническое давление 10-30 мм рт. ст.
Примерно 20-30 раз в сутки происходит транзиторная спонтанная релаксация пищевода, которая не всегда сопровождается рефлюксом, в то время как у пациентов с ГЭРБ при каждом расслаблении возникает заброс рефлюксата в просвет пищевода.
Определяющим возникновения ГЭРБ является соотношение защитных и агрессивных факторов.
К защитным относятся антирефлюксная функция нижнего пищеводного сфинктера, эзофагеальное очищение (клиренс), резистентность слизистой оболочки пищевода и своевременное удаление желудочного содержимого.
К факторам агрессии - гастроэзофагеальный рефлюкс с забросом в пищевод кислоты, пепсина, желчи, панкреатических ферментов; повышенное внутрижелудочное и интраабдоминальное давление; курение, алкоголь; препараты, содержащие кофеин, холинолитики, спазмолитики; мята; жирная, жареная, острая пища; переедание; язвенная болезнь, диафрагмальная грыжа.
Важнейшую роль в развитии РЭ играет раздражающий характер жидкости - рефлюксата.
Различают три основных механизма рефлюкса:
1) преходящее полное расслабление сфинктера;
2) преходящее повышение внутрибрюшного давления (запоры, беременность, ожирение, метеоризм и т.д.);
3) спонтанно возникающий «свободный рефлюкс», связанный с низким остаточным давлением сфинктера.
Степень выраженности РЭ определяется:
1) длительностью контакта рефлюксата со стенкой пищевода;
2) повреждающей способностью попавшего в него кислого или щелочного материала;
3) степенью резистентности пищеводных тканей. В самое последнее время при обсуждении патогенеза заболевания чаще стали обсуждать значение полноценной функциональной активности ножек диафрагмы .
Частота хиатальной грыжи нарастает с возрастом и после 50 лет она встречается у каждого второго.
Морфологические изменения.
Эндоскопически РЭ подразделяют на 5 стадий (классификация Савари и Миллера):
I - эритема дистального отдела пищевода, эрозии либо отсутствуют, либо единичные, несливающиеся;
II - эрозии занимают 20% окружности пищевода;
III - эрозии или язвы 50% окружности пищевода;
IV - множественные сливные эрозии, заполняющие до 100% окружности пищевода;
V - развитие осложнений (язва пищевода, стриктуры и фиброз его стенок, короткий пищевод, пищевод Баррета).
Последний вариант многие рассматривают как преканкрозный.
Чаще приходится иметь дело с начальными проявлениями эзофагита.
Клиническая картина. Основные симптомы - изжога, загрудинные боли, дисфагия, одинофагия (болезненное проглатывание или появление боли при прохождении пищи по пищеводу) и регургитация (появление содержимого пищевода или желудка в ротовой полости).
Изжога может служить доказательным признаком РЭ, когда она носит более или менее постоянный характер и зависит от положения тела, резко усиливаясь или даже появляясь при наклонах и в горизонтальном положении, особенно в ночные часы.
Такая изжога может сочетаться с кислой отрыжкой, ощущением «кола» за грудиной, появлением солоноватой жидкости во рту, связанной с рефлекторной гиперсаливацией в ответ на рефлюкс.
Содержимое желудка ночью может затекать в гортань, что сопровождается появлением грубого лающего непродуктивного кашля, чувством першения в глотке и охриплостью голоса.
Наряду с изжогой при РЭ могут возникать боли в нижней трети грудины. Они бывают обусловлены эзофагоспазмом, дискинезией пищевода, либо механическим сжатием органа и области грыжевого отверстия при сочетании с диафрагмальными грыжами.
Боли по характеру и иррадиации могут напоминать стенокардию, купироваться нитратами.
Однако они не связаны с физической и эмоциональной нагрузкой, усиливаются во время глотания, появляются после приема пищи и при резких наклонах туловища, а также купируются антацидами.
Дисфагия является относительно более редким симптомом при ГЭРБ.
Ее появление требует проведения дифференциальной диагностики с другими заболеваниями пищевода.
Возможны легочные проявления ГЭРБ.
В этих случаях некоторые больные просыпаются ночью oт внезапного приступа кашля, который начинаемся одновременно с регургитацией желудочного содержимого и сопровождается изжогой.
У ряда больных могут развиться хронический бронхит, чаще обструктивный, рецидивирующие, трудно поддающиеся лечению пневмонии, обусловленные аспирацией желудочного содержимого (синдром Мендельсона), бронхиальная астма.
Осложнения: стриктуры пищевода, кровотечение из язв пищевода. Наиболее значимое осложнение РЭ - пищевод Баррета, которое включает в себя появление тонкокишечного метаплазированного эпителия в слизистой оболочке пищевода. Пищевод Баррета - предраковое состояние.
Быстро прогрессирующая дисфагия и потеря веса могут указать на развитие аденокарциномы, однако эти симптомы возникают лишь на поздних стадиях заболевания, поэтому клиническая диагностика рака пищевода, как правило, запаздывает.
Следовательно, основным путем профилактики и ранней диагностики рака пищевода является диагностика и лечение пищевода Баррета.
Диагностика.
Осуществляется преимущественно с использованием инструментальных методов исследования.
Особое значение имеет суточное интраэзофагеальное рН-мониторирование с компьютерной обработкой результатов.
Разграничивают эндоскопически позитивную и негативную формы ГЭРБ.
При первой диагноз обязательно должен быть развернутым и включать описание морфологических изменений слизистой оболочки пищевода при эндоскопии (эзофагит, эрозии и др.) и возможных осложнений.
Обязательные лабораторные исследования: общий анализ крови (при отклонении от нормы исследование повторять 1 раз в 10 дней), однократно: группа крови, резус-фактор, анализ кала на скрытую кровь, анализ мочи, железо сыворотки крови. Обязательные инструментальные исследования: однократно: электрокардиография, двукратно: эзофагогастродуоденоскопия (до и после лечения).
Дополнительные инструментальные и лабораторные исследования проводятся в зависимости от сопутствующих заболеваний и тяжести основного заболевания. Необходимо помнить о рентгеноскопии желудка с обязательным включением исследования в положении Тренделенбурга.
У больных с эрозивным рефлюкс-эзофагитом почти в 100% случаев бывает положительная проба Бернстайна. Для ее выявления через назогастральный катетер со скоростью 5 мл/мин орошают слизистую оболочку пищевода 0,1 М раствором соляной кислоты.
В течение 10-15 мин при положительной пробе у больных появляется отчетливое чувство жжения за грудиной.
Консультации специалистов по показаниям.
Гистологическое исследование.
Чаше выявляется атрофия эпителия, истончение эпителиального слоя, но изредка наряду с атрофией могут быть обнаружены участки гипертрофии эпителиального пласта.
Наряду с выраженными дистрофически-некротическими изменениями эпителия отмечается гиперемия сосудов.
Во всех случаях количество сосочков значительно увеличено.
У больных с длительным анамнезом количество сосочков увеличено прямо пропорционально давности заболевания.
В толще эпителия и в субэпителиальном слое выявляются очаговые (как правило, периваскулярные), а местами диффузные лимфоплазмоцитарные инфильтраты с примесью единичных эозинофилов и полинуклеарных нейтрофилов.
При активно текущем эзофагите количество нейтрофилов оказывается значительным, при этом часть нейтрофилов обнаруживается в толще эпителиального пласта внутри клеток (лейкопедез эпителия).
Данную картину можно наблюдать преимущественно в нижней трети эпителиального пласта.
В единичных случаях наряду с нейтрофилами обнаруживаются межэпителиальные лимфоциты и эритроциты. Некоторые новые методы диагностики Р Э.
Выявление патологии гена р53 и признаков нарушения строения ДНК клеток эпителия пищевода Баррета в будущем станет методом генетического скрининга развития аденокарциномы пищевода.
Методом флуоресцентной цитометрии возможно будет выявлять анеуплоидию клеточных популяций метаплазированного эпителия пищевода, а также соотношение диплоидных и тетраплоидных клеток.
Широкое внедрение хромоэндоскопии (относительно недорогого метода) позволит выявить метапластические и диспластические изменения эпителия пищевода путем нанесения на слизистую оболочку веществ, по-разному прокрашивающих здоровые и пораженные ткани.
Течение. ГЭРБ - хроническое, часто многократно рецидивирующее, длящееся годами, заболевание.
При отсутствии поддерживающего лечения у 80% больных в течение полугода возникают рецидивы болезни.
Спонтанное выздоровление при ГЭРБ встречается крайне редко.
Лечение. Своевременная диагностика ГЭБР в период его начальных клинических проявлений, еще без признаков эзофагита и эрозий, позволяет своевременно начать лечение.
Среди многих функциональных заболеваний именно при ГЭРБ «палитра» врачебной помощи реально оказывается достаточно широкой - от простых полезных советов по регламентации питания и образа жизни до использования самых современных фармакологических средств, в течение многих месяцев и даже лет.
Диетические рекомендации. Пиша не должна быть слишком калорийной, необходимо исключить переедания, ночные "перекусывания".
Целесообразен прием пищи малыми порциями, между блюдами следует делать 15-20-минутные интервалы.
После еды не следует ложиться.
Лучше всего походить в течение 20-30 мин.
Последний прием пищи должен быть не менее чем за 3-4 ч до сна.
Следует исключить из рациона продукты, богатые жирами (цельное молоко, сливки, жирная рыба, гусь, утка, свинина, жирные баранина и говядина, торты и пирожные), кофе, крепкий чай, кока-колу, шоколад, продукты, снижающие тонус нижнепищеводного сфинктера (мята перечная, перец), цитрусовые, томаты, лук, чеснок.
Жареные блюда оказывают прямое раздражающее действие на слизистую пищевода.
Не употреблять пиво, любые газированные напитки, шампанское (они увеличивают внутрижелудочное давление, стимулируют кислотообразование в желудке).
Следует ограничить употребление сливочного масла, маргаринов.
Основные мероприятия: исключение строго горизонтального положения во время сна, с низким изголовьем (причем важно не добавлять лишние подушки, а реально поднять головной конец кровати на 15-20 см).
Это снижает число рефлюксных эпизодов и их продолжительность, так как повышается эффективный пищеводный клиренс за счет силы тяжести.
Необходимо следить за массой тела, отказаться от курения, которое снижает тонус нижнепищеводного сфинктера, и злоупотребления алкоголем. Исключить ношение корсетов, бандажей, тугих поясов, повышающих внутрибрюшное давление.
Нежелателен прием лекарственных препаратов, снижающих тонус нижнего пищеводного сфинктера: спазмолитики (папаверин, но-шпа), пролонгированные нитраты (нитросорбид и др.), ингибиторы кальциевых каналов (нифедипин, верапамил и др.), теофиллин и его аналоги, антихолинергические, седативные средства, транквилизаторы, b-адреноблокаторы, снотворные и ряд других, а также агентов, повреждающих слизистую оболочку пищевода, особенно при приеме натощак (аспирин и другие нестероидные противовоспалительные средства; из этой группы менее опасны парацетамол и ибупрофен).
Начинать лечение рекомендуется со схемы «двух вариантов».
Первым является поэтапно усиливающаяся терапия (step-up - «шаг вверх» по лестнице).
Второй состоит в назначении поэтапно уменьшающейся терапии (step-down - «шаг вниз» по лестнице).
Комплексная, поэтапно усиливающаяся (step-up) терапия является основным методом лечения ГЭРБ на этапе появления начальных симптомов этого заболевания, когда еще нет признаков эзофагита, т. е. при эндоскопически негативной форме болезни.
При этом следует начинать лечение с безлекарственных мероприятий, «терапии по требованию» (см. выше).
Причем весь комплекс безлекарственной терапии сохраняется при любой из форм ГЭРБ в качестве обязательного постоянного «фона».
В случаях эпизодической изжоги (при эндоскопически негативной форме) лечение ограничивается эпизодическими («по требованию») приемами невсасывающихся антацидов (маалокс, альмагель, фосфалюгель и др.) в количестве 1-2 доз при появлении изжоги, что ее мгновенно купирует.
Если эффект от приема антацидов не наступает, следует однократно прибегнуть к топалкану или мотилиуму в таблетках (можно принять сублингвальную форму мотилиума), или Н2-блокатору (ранитидин - 1 таблетку 150 мг или фамотидин 1 таблетку по 20 или 40 мг).
При частой изжоге используется вариант курсовой поэтапно возрастающей (step-up) терапии. Препаратами выбора служат антациды или топалкан в обычных дозах через 45 мин-1 ч после еды, обычно 3-6 раз в день и перед сном, и/или мотилиум.
Курс лечения 7-10 дней, причем необходимо комбинировать антацид и прокинетик.
В большинстве случаев при ГЭРБ без эзофагита бывает достаточно монотерапии топалканом или мотилиумом в течение 3-4 нед (I этап лечения).
В случаях неэффективности используется комбинация двух препаратов еще в течение 3-4 недель (II этап).
Если после отмены препаратов вновь появляются какие-либо клинические проявления ГЭРБ, однако значительно менее выраженные, чем до начала лечения, его следует продолжить в течение 7-10 дней в виде комбинации 2-х препаратов: антацид (лучше топалкан) - прокинетик (мотилиум).
Если после отмены терапии субъективная симптоматика возобновляется в той же степени, как и до начала терапии, или полный клинический эффект не наступает во время лечения, следует перейти к следующей ступени терапии ГЭРБ, которая требует применения Н2-блокаторои.
В реальной жизни основным методом лечения этой категории больных ГЭРБ является терапия «по требованию», при которой чаще всего используются антациды, алгинаты (топалкан) и прокинетики (мотилиум).
За рубежом, в соответствии с Гентскими Соглашениями (1998), существует несколько иная тактическая схема лечения больных эндоскопически негативной формой ГЭРБ.
Для лечения этой формы ГЭРБ предлагаются два пути; первый (традиционный) включает Н2-блокаторы или/и прокинетики, второй - предполагает раннее назначение блокаторов протонной помпы (омепразол - 40 мг 2 раза в день).
В настоящее время появление на фармацевтическом рынке более мощного аналога омепразола - париета - вероятно, позволит ограничиться однократным назначением 20 мг дозы.
Важной деталью ведения больных ГЭРБ по альтернативной схеме является то обстоятельство, что после проведения курсового лечения в случаях необходимости («по требованию») или отсутствия эффекта больным должны назначаться только представители блокаторов протонной помпы в меньших или больших дозах.
Иными словами, в данном случае очевидно нарушается принцип лечения по схеме «step down» (с постепенным переходом на более «легкие» препараты - антацид, прокинетик, Н2-блокаторы).
При эндоскопически позитивной форме ГЭРБ подбор фармакологических препаратов, их возможные комбинации и тактические схемы лечения строго регламентированы в «Стандартах диагностики...».
При рефлюкс-эзофагите I и II степени тяжести на 6 нед внутрь назначить:
- ранитидин (зантак и др. аналоги) - 150 - 300 мг 2 раза в день или фамотидин (гастросидин, квамател, ульфамид, фамоцид и др. аналоги) - 20-40 мг 2 раза в день, для каждого препарата прием утром и вечером с обязательным интервалом в 12 ч;
- маалокс (ремагель и др. аналоги) - 15 мл через 1 ч после еды и перед сном, т. е. 4 раза в день на период симптомов.
Через 6 нед лекарственное лечение прекращается, если наступила ремиссия.
При рефлюкс-эзофагите III и IV степени тяжести назначить:
- омепразол (зероцид, омез и др. аналоги) - 20 мг 2 раза в день утром и вечером, с обязательным интервалом в 12 ч в течение 3 нед (всего в течение 8 нед);
- одновременно назначают внутрь сукральфат (вентер, сукрат гель и др. аналоги) по 1 г за 30 мин до еды 3 раза в день в течение 4 нед и цизаприд (координакс, перистил) или домперидон (мотилиум) 10 мг 4 раза в день за 15 мин до еды в течение 4 нед.
Через 8 нед перейти на однократный прием вечером ранитидина 150 мг или фамотидина 20 мг и на периодический прием (при изжоге, чувстве тяжести в эпигастральной области) маалокса в виде геля (15 мл) или 2 таблеток.
Самый высокий процент излечения и сохранения ремиссии достигается при комбинированном лечении ингибиторами протонной помпы (париет 20 мг вдень) и прокинетиками (мотилиум 40 мг в день).
При рефлюкс-эзофагите V степени тяжести - операция.
При болевом синдроме, связанном не с эзофагитом, а со спазмом пищевода или сдавленней грыжевого мешка, показано использование спазмолитиков и анальгетиков.
Применяются в обычных дозах папаверин, платифиллин, баралгин, атропин и др.
Оперативное лечение выполняется при осложненных вариантах диафрагмальных грыж: тяжелый пептический эзофагит, кровотечения, ущемления грыж с развитием гангрены желудка или петель кишки, внутригрудное расширение желудка, стриктуры пищевода и др.
Основными видами операций являются ушивание грыжевых ворот и укрепление пищеводно-диафрагмальной связки, различные варианты гастропексий, восстановление острого угла Гиса, фундопластика и др.
В последнее время весьма эффективны методы эндоскопической пластики пищевода (по Ниссену).
Продолжительность стационарного лечения при I-II степени тяжести - 8-10 дней, при III-IV степени тяжести - 2-4 нед.
Больные ГЭБР подлежат диспансерному наблюдению с проведением комплекса инструментально-лабораторного обследования при каждом обострении.
Профилактика.
Первичная профилактика ГЭРБ заключается в соблюдении рекомендаций по здоровому образу жизни (исключение курения, особенно «злостного», натощак, приема крепких алкогольных напитков).
Следует воздерживаться от приема лекарственных препаратов, нарушающих функцию пищевода и снижающих защитные свойства его слизистой.
Вторичная профилактика направлена на снижение частоты рецидивов и предотвращение прогрессирования заболевания.
Обязательным компонентом вторичной профилактики ГЭРБ является соблюдение вышеизложенных рекомендаций по первичной профилактике и немедикаментозному лечению этого заболевания.
Для профилактики обострений при отсутствии эзофагита или при легком эзофагите сохраняет свое значение своевременная терапия «по требованию».


