ENT-organite healoomulised kasvajad. ENT-organite pahaloomulised kasvajad: põhjused, sümptomid, diagnoos, ravi
Asjakohasus . ENT-organite onkopatoloogia on umbes 7,5-8% kõigist pahaloomulistest haigustest. Samal ajal avastatakse kasvajate lokaliseerimise iseärasuste ja ebapiisava õppetöö, hoolimatuse ja patsiendi enneaegse arsti poole pöördumise, samuti diagnostiliste vigade tõttu ENT-organite pahaloomulised kasvajad tavaliselt hilises staadiumis. , mis määrab selle probleemi kõrge asjakohasuse.
Nagu iga haigus, on onkoloogilise haiguse algstaadiumis raske ära tunda, kuid seda ravitakse edukalt; vastupidi, kasvajat on hilises staadiumis palju lihtsam diagnoosida, kuid ravi efektiivsus väheneb järsult ja prognoos muutub palju ebasoodsamaks.
Tuleks meeles pidada, mida varajane diagnoosimine pahaloomulised kasvajad tekitab seoses teatud raskusi:
sarnasusega esialgsed ilmingud healoomuliste kasvajatega haigused, põletikulised ja muud patoloogilised protsessid: haiguse kestus, protsessi levimus, kasvaja välimus ei ole diagnoosi seadmiseks piisavalt usaldusväärsed kriteeriumid (see seletab nende hilist avastamist);
polikliiniku arstide ebapiisava onkoloogilise valvsusega;
vajalike diagnostiliste oskuste puudumisega ja korralik kliiniline kogemus ENT-organite seisundi õigeks hindamiseks ambulatoorsetes kliinikutes ja haiglates;
eksliku diagnostikataktikaga: arst pikka aega jälgib patsienti, viib läbi ebapiisavat ravi - põletikuvastast, füsioterapeutilist ja ootab, kuni kasvaja tunnused on nii tüüpilised, et diagnoos ei tekita enam kahtlust;
patsientide läbivaatuse nõuetekohase järjepidevuse puudumisega;
kliinilise läbivaatuse ja ennetavate uuringute süsteemi ebatäiuslikkusega.
(! ) Varajase diagnoosimise meetodite parandamine onkoloogilised haigused ENT organid on kiireloomuline ülesanne mitte ainult otorinolaringoloogile, vaid ka arstile üldpraktika, mille poole patsient pöördub sageli ennekõike teatud kaebustega.
Kõrivähi varajane diagnoosimine põhineb
mitte patognoomilistel ja püsivad sümptomid, kuid mitmete banaalsete märkide kombinatsioonil, mis võimaldavad kahtlustada kasvajat; näiteks (nn väikesed märgid, mis peaksid arsti teavitama ja kahtlustama kasvajat varajases staadiumis):
ninaneelu kasvajatega on võimalik kuulmiskahjustus;
vestibulaarse kõri vähi tekkega kogevad paljud patsiendid mitu kuud enne diagnoosi kinnitamist kuivust, sügelust, võõrkeha tunnet kurgus; veidi hiljem ilmneb väsimus ja häälekurtus, kohmakus neelamisel ja seejärel valu; valud tekivad algul alles hommikul sülje neelamisel, hiljem intensiivistuvad, muutuvad püsivaks, võivad kiirguda kõrva (nende sümptomite sarnasus nähtudega krooniline farüngiit või larüngiit on sageli diagnostilise vea põhjuseks);
kui kasvaja lokaliseerub kõri keskosas, ilmneb häälekähedus juba varajases staadiumis (ja patsient suunatakse otorinolaringoloogi juurde, kes reeglina tuvastab kasvaja õigeaegselt);
kõri subvokaalse piirkonna kasvajaga võib üks esimesi sümptomeid olla astmahoog (mis sageli viib bronhiaalastma eksliku diagnoosini).
Kaebuste tuvastamisel ja anamneesi kogumisel tähelepanu pööratakse ka voolu kestusele patoloogiline protsess, sellel taustal ilmub verine eritis, mõnikord (hilisematel etappidel) - tihedad, sageli valutud piirkondlikud lümfisõlmed, mis määratakse palpatsiooniga. Arsti tuleb hoiatada verejälgede ilmnemisega rögas, korduvate (eriti ühepoolsete) ninaverejooksudega, kui verejooksu konkreetset põhjust ei ole võimalik kindlaks teha. Arst ei tohiks ignoreerida düsfoonia ilmnemist, eriti kasvavat ja tavapärasele ravitoimele mitte alluvat, neelamishäire kaebusi.
Paljudel juhtudel eelnevad kõri pahaloomuliste kasvajate tekkele healoomulised haigused, mis kestavad mitu kuud ja mõnikord aastaid. Enamiku autorite hulka kuuluvad papilloomid, pahhüdermia, krooniline hüperplastiline larüngiit ja muud haigused.
Vastavalt klassifikatsioonileÜleliidulise onkoloogide seltsi pea- ja kaelakasvajate uurimiskomisjon eristab pahaloomuliste muutuste kõrge ja madala sagedusega vähieelseid haigusi:
pahaloomuliste kasvajate kõrge sagedusega (obligatoorsed) vähieelsed haigused hõlmavad leukoplaakia, pahhüdermia, papilloom täiskasvanutel;
Vähieelsed haigused, mille pahaloomuliste kasvajate esinemissagedus on väike, hõlmavad kontaktfibroomi, kroonilisi spetsiifilisi nakkushaigusi (siilifis, tuberkuloos, skleroom) ja põletusi järgnenud tsikatritsiaalsed protsessid.
Inimestel peetakse vähieelse seisundi perioodiks üks kuni kaks aastakümmet. Kõrivähi puhul on see mõnevõrra väiksem: V.O. tähelepanekute kohaselt. Olshansky - 2-4 aastat kuni 11-12 aastat. Taassünni võimalus healoomulised haigused vähi puhul näitab kõri ja nende patoloogiliste protsesside varajase avastamise äärmist tähtsust tõhus ravi, mida võib pidada vähi sekundaarseks ennetuseks.
ENT-vähi varajane diagnoosimine(eriti kõrivähk) põhineb samuti selgel uuringute järjekorral(uuringud), nii et olenemata kaebuste olemasolust või puudumisest uuritakse kõiki kõrva-nina-kurgu organeid. Samuti on metastaaside tuvastamiseks kohustuslik uurida ja palpeerida kaela. Konkreetse elundi uurimisel tuleks järgida teatud skeemi, et mitte jätta tähelepanuta vähimatki kõrvalekallet normist. Näiteks mesofarüngoskoopia käigus pööratakse järjekindlalt tähelepanu neelu limaskesta seisukorrale, esmalt uuritakse paremalt, seejärel vasakult eesmist ja tagumist palatiini võlvi ning palatinaalseid mandleid endid, pehme taevas ja keel. Seejärel hinnake neelu taga- ja külgseinte seisukorda. Kui esineb palatinaalsete mandlite hüpertroofia, siis neelu tagumise kaare ja külgseina uurimiseks paremalt ja vasakult kas nihutatakse mandlit teise spaatliga või kasutatakse ninaneelupeeglit ja vajadusel endoskoopi. . Lisaks tehakse kaela ja orofarünksi elementide palpatsioon.
Otorinolarüngoloog peab iga patsiendi uurimisel, olenemata haiguse subjektiivsete ilmingute olemasolust või puudumisest, tingimata läbi viima kaudse larüngoskoopia, uurima ninaneelu. Viimane on eriti oluline lastel ja noorukitel, kui epifarüngoskoopia ebaõnnestub, tehakse digitaalne uuring, endoskoopia fibroskoobi või jäiga endoskoobiga, vajadusel ninaneelu radiograafia, CT või MRT. Kõrivähi varajases diagnoosimises hädavajalik on larüngoskoopia, mis (eriti kui neoplasm paikneb häälepaelal) võimaldab teil tuvastada kasvaja olemasolu isegi juhtudel, kui selle suurus on minimaalne. Larüngoskoopia informatiivne väärtus aga väheneb, kui kasvaja lokaliseerub fikseeritud epiglottise piirkonnas, subvokaalses piirkonnas. Raske on uurida kõri mõningate anatoomiliste tunnustega: volditud või deformeerunud epiglottis, suur keel ja väike suu, trismuse esinemine jne. Nendel [diagnostiliselt rasketel] juhtudel uurida üksikasjalikult kõiki kõri raskesti ligipääsetavaid osi, tuvastada kasvajaprotsess varases staadiumis, teha sihipärane biopsia, fibrolarüngoskoopia, mis tehakse nina, suu või suu kaudu. retrograadne trahheostoomi olemasolul ( diagnostilised võimalused selle meetodi puhul vähenevad endofüütse kasvaja kasvuga).
Vähieelsete muutuste tuvastamiseks kõris kaudne ja otsene mikrolarüngoskoopia, mis muuhulgas võimaldab pahaloomulise kasvaja iseloomulike mikrolaringoskoopiliste tunnuste tõttu täpsemalt tuvastada kasvaja endofüütilist komponenti:
kasvajat katva epiteeli läbipaistvuse kadumine;
veresoonte arhitektoonika rikkumised;
epiteeli paksenemine naelu ja papillide kujul;
hemorraagiate, mikrohaavandite esinemine.
Suurendab oluliselt mikrolarüngoskoopia teabesisaldust(tuvastamiseks varajane vähk kõri) - testi kasutamine toluidiinsinisega. Toluidiinsinisel on suur afiinsus raku tuumades sisalduvate aminohapete suhtes. Pahaloomulise degeneratsiooni korral sisaldavad raku tuumad suures koguses RNA-d ja DNA-d, mis põhjustab nende rakkude intensiivset värvimist.
Nii mõnigi kasulik informatsioon võib esitada avalduse täiendavaid meetodeid uuringud: uuringu läbiviimine endoskoopide (jäika või painduva) abil, operatsioonimikroskoobiga; radiograafia tegemine, kompuutertomograafia- Röntgen- või magnetresonants, kaela ultraheli.
Sündmuste kompleksis aidates kaasa ENT organite onkoloogiliste haiguste varajasele avastamisele, oluline roll kuulub arstliku läbivaatuse juurde. Kõri papillomatoosiga patsiendid, krooniline larüngiit, eriti selle hüperplastiline vorm, millega kaasneb leukoplaakia, korduv nina ja ninakõrvalkoobaste polüpoos ja muud ENT-organite healoomulised kasvajad. dispanseri vaatlus, kord kuue kuu jooksul tuleks neid uurida, fikseerides muutused haiguse käigus. Kui haiguse kulg on arsti hinnangul ebasoodne, tuleb patsient viivitamatult suunata kurgu-kurgu-kurgu-kurgu onkoloogi konsultatsioonile spetsialiseeritud raviasutusse.
Sõna antakse Vene Föderatsiooni tervishoiuministeeriumi vabakutselisele otorinolaringoloogile, Vene Föderatsiooni kodanike tervise kaitse ja tervisearengu tsiviilkoja komisjoni esimesele aseesimehele, föderaalse teadus- ja tervisearengu direktorile. Venemaa FMBA otorinolarüngoloogia kliiniline keskus, professor, Venemaa Teaduste Akadeemia korrespondentliige Nikolai Daihes.
Kontakt on olemas!
Alexandra Tyrlova, AiF Health: Nikolai Arkadjevitš, milline on teie arvates täna otorinolarüngoloogia arengu peamine suund?
Nicholas Daihes: Tänapäeval areneb otorinolarüngoloogia kõikjal maailmas interdistsiplinaarse erialana - pea- ja kaelakirurgia. Ja loomulikult ei tohiks me selles osas maha jääda. Loomulikult sai see võimalikuks alles pärast uue föderaalse otorinolarüngoloogia teadus- ja kliinilise keskuse avamist. See on suurim keskus mitte ainult Venemaal, vaid ka maailmas. Pakume siin ühes kohas kõikvõimalikku kõrgtehnoloogilist kõrva-, nina- ja kurguhaigustega seotud arstiabi nii täiskasvanutel kui lastel, ravime onkoloogi abi vajavaid patsiente, näo- ja lõualuu- ja plastikakirurgid, oftalmoloogid, tööpatoloogid ja palju muud pea- ja kaelapiirkonna patoloogiaga seonduvat.

- Aga onkoloogia on omaette meditsiinivaldkond, kas pole?
Tõepoolest, see on nii olnud palju aastaid. Kahjuks jäeti 1980. aastate lõpus ja 1990. aastate alguses kitsa eriala arstid sünnitusstruktuurist välja. vähiravi. See tõi kaasa kehvad tulemused. Näiteks praegu on ENT-organite onkoloogiliste haiguste sagenemine mitte ainult Venemaal, vaid kogu maailmas, mis on umbes 15-20% onkoloogiliste haiguste kogustruktuuris ja see on üsna suur protsent. Näiteks 60–70%-l esmalt abi pöördunud kõrivähihaigetel on haiguse kolmas või neljas staadium. Kuidas sellist statistikat seletada? Põhjuseid on mitu. Esiteks on see juhtivate arstide madal onkoloogiline valvsus esialgne kohtumine polikliinikutes, kui on ette nähtud ebapiisav ravi ja haigus jääb tähelepanuta. On oluline, et esiteks peab kitsas spetsialist alati meeles peidetud onkoloogilise protsessi võimalust. Tuletan alati polikliiniku kõrva-nina-kurguarstidele meelde: vaadake patsient üle ja veenduge, et pole onkoloogiline probleem, seejärel ravige põletikulist või muud patoloogiat. Pahaloomulistele kasvajatele eelneb ju reeglina alati tausta- või vähieelsed seisundid.
Kuid see pole alati ainult mitte-onkoloogide süü, sest kraadiõppe omandamisel meditsiiniline haridus nad ei ole onkoloogias korralikult koolitatud. Seevastu kliinilised onkoloogid ei ole ühe või teise kitsa eriala oskustes piisavalt koolitatud. Seetõttu ei ole alati võimalik teha säästvat onkokirurgiat, mis säilitaks elutähtsa organi funktsionaalsuse.
- Mida tuleks teha kontakti loomiseks onkoloogide ja teiste erialade arstide vahel?
Nüüd on Venemaa tervishoiuministeeriumil arusaam, et selline interaktsioon on vajalik - täpsustatakse onkoloogide ja teiste erialade arstide ühiste kliiniliste soovituste väljatöötamist, arstide kraadiõppe haridusprogramme, mille eesmärk on parandada nende oskusi onkoloogias. Paljud juhtivate vähikeskuste juhid on valmis tegema koostööd teiste valdkondade meditsiinikeskustega. Loodan, et luuakse interdistsiplinaarne töörühm, mis tegeleb onkoloogia probleemidega igas suunas.
Võitle patsientide eest
- Igal pool pole võimalik keerulist operatsiooni teha. Kuidas suurendada kõrgtehnoloogilise arstiabi kättesaadavust?
Üks kõrgtehnoloogilise arstiabi arengu ja kättesaadavuse suundi on juhtivate asutuste filiaalide loomine. Meil on filiaalid näiteks Habarovskis ja Astrahanis. Lisaks oleme viimase pooleteise aasta jooksul sõitnud riigi 50 piirkonda, et sõlmida lepinguid, mis näevad ette võimaluse suunata kõrgtehnoloogilist kohustuslikku ravikindlustussüsteemi kasutades patsiente otse meie keskusesse ravile.
- Kui palju peab patsient pingutama, et saatekirja välja lüüa kõrgtehnoloogiline töö? Kas siin on raviasutuste vahel konkurents?
Kõrgtehnoloogiline arstiabi sisse Venemaa Föderatsioon koosneb kahest osast – põhilisest kõrgtehnoloogilisest kohustusliku tervisekindlustuse programmist (HT MHI) ja põhilisest ehk föderaalsest kõrgtehnoloogilisest arstiabi programmist (HMP).
Nende erinevus seisneb rahastamismeetodites, abi suuruses ja teenuste osutamise tariifide struktuuris. VMP on de facto valitsuse otseinvesteering, mis annab teatud kliinikule garanteeritud patsientide mahu. Küsimus on erinev.
Näiteks meie föderaalne keskus mahutab üle 7000 keerulised toimingud, ja eraldatud VMP mahtudest meile ilmselgelt ei piisa. Seetõttu reisime regioonidesse, et kutsuda patsiente ravile põhilise kõrgtehnoloogilise kohustusliku tervisekindlustuse programmi raames.Leian, et tasakaalu hoidmiseks on vaja laiendada VMP pakkumise võimalust põhiprogrammi MHI raames ning ühtlustada BT MHI põhi- ja mittebaas-VMP OMS programmi tariife.
See loob patsientidele reaalsed võimalused iseseisvalt valida kõrgtehnoloogilise abi saamiseks raviasutus, tagab omavahelise konkurentsi raviasutused ja seeläbi parandada arstiabi kvaliteeti.
Erinevat tüüpi ENT-organite haigusi diagnoositakse mitu korda sagedamini kui teisi patoloogiaid. Need võivad olla mittenakkuslikud või nakkusohtlikud. Kuid tuvastatakse ka hea- või pahaloomulised kasvajad, mis moodustuvad ENT-organite kudedes.
Mida
ENT-organite moodustised hõlmavad suurt hulka erinevaid kasvajaid ja kasvajaid, mis paiknevad nina limaskestal ja suuõõne, ülemine hingamisteed ja kesk- või väliskõrva piirkonnad.
Need on nii erinevad kasvud, mis kinnitatakse jala või laia aluse abil, kui ka kasvajad. Neil võib olla pahaloomuline või healoomuline kulg.
Klassifikatsioon
Meditsiinis on kaks peamist tüüpi kasvajaid, mis mõjutavad ninaneelu ja keskkõrva piirkonda. Need erinevad voolu olemuse poolest ja neil on teatud omadused.
healoomuline
Need liigitatakse omaduste ja välimuse järgi. Formatsioonide peamine omadus on nende aeglane kasv ja puudumine ebameeldivad sümptomid.
Selliste healoomulise kulgemisega moodustiste hulgas on:
- mutid;
- tüükad;
- fibroomid;
- kondroomid;
- neuroomid;
- polüübid;
- papilloomid;
- angioomid.
Kõigil neil puudub kasvaja struktuur. Sellised kasvud on allergilise või põletikulise iseloomuga limaskesta hüperplaasia.
Kliinilised ilmingud ilmnevad nende moodustumise hilisemates etappides, kui kasvud ja moodustised saavutavad märkimisväärse suuruse. Kuid need kujutavad endast ohtu ka patsiendi elule ja tervisele, kuna regulaarse vigastuse, põletiku ja verejooksu korral võivad nad degenereeruda pahaloomulisteks kasvajateks.
Healoomulised kasvajad moodustuvad nina- ja suuõõne limaskestal, ninaneelus, kuulmekäik ja ülemised hingamisteed.
Pahaloomuline
Pahaloomulised võivad olla ka neoplasmid, mis moodustuvad ENT-organite limaskestal.
Neid iseloomustab agressiivne kulg, nendega kaasnevad paljud ebameeldivad sümptomid ja need põhjustavad tõsiste tüsistuste teket. Need klassifitseeritakse sõltuvalt patoloogilise protsessi lokaliseerimise piirkonnast.
nina vähk
Haigust diagnoositakse peamiselt keskealistel, vanematel ja vanematel meestel. Peamine viis moodustiste olemasolu kindlakstegemiseks nina limaskestal on rinoskoopia.
peal varajased staadiumid Patoloogia areng, teatud märgid puuduvad. Kasvaja kasvades tekivad verejooksud, hingamisraskused ja valu.
Ninaneelu vähk
Diagnoos määratakse üle 45-aastastel meestel. Peamine sümptom varases staadiumis on sagedane sinusiit. Aja jooksul eraldub ninaõõnest mäda ja lima koos verelisanditega.
Ninaneelu vähi korral kirurgiline eemaldamine võimatu. Raviks kasutatakse muid meetodeid.
Kõrivähk
Tavaliselt esineb see naispatsientidel. haigus peal esialgne etapp mida iseloomustab kurguvalu.
Patoloogia kulgeb agressiivselt, patoloogiline protsess levib kiiresti ja mõjutab lühikese aja jooksul terveid ümbritsevaid kudesid.
Kurgu ja suu vähk
Seda leidub peamiselt lastel ja noorukitel. tunnusmärk haigused on patoloogilise protsessi esinemise nähtavate märkide olemasolu.
Enneaegse ravi korral levivad muteerunud rakud kiiresti ja mõjutavad ümbritsevaid kudesid.
Välis- ja keskkõrva vähk
Haigus tuvastatakse visuaalse kontrolli käigus. Peamised sümptomid on kuulmislangus, mädane eritis, peavalud.
Mõnel juhul on võimalik patoloogilise protsessi levik näonärv, mis toob kaasa mitmeid muid ebameeldivaid sümptomeid.
Põhjused
Teadlased ei ole kindlaks teinud ENT-organite neoplasmide tekke tõelisi põhjuseid. Kuid isegi tänapäeval teevad eksperdid palju uuringuid. See tõstab esile teatud ennetusmeetmed, et kaitsta inimest selliste haiguste tekke eest.
Teadlastel on õnnestunud tuvastada vaid mitmeid tegureid, mis võivad suurendada erinevat tüüpi kasvajate tekke tõenäosust.
Esiteks arvatakse, et peamine provokaator on geneetiline eelsoodumus. Paljude patsientide lähisugulased kannatasid sarnaste haiguste all.
Eksperdid usuvad ka, et kokkupuude keemiliste, toksiliste ainetega või ultraviolettkiirgusega, halvad harjumused ja alatoitumus võivad olla provotseerivad tegurid.
Kliiniline pilt
Varases staadiumis ei esine sageli haiguse tunnuseid. Kuna ENT-organite pahaloomulised kasvajad arenevad, ilmneb ühiseid jooni. Nende hulka kuuluvad peavalud, nõrkus, väsimus, isutus.
Hilisemates staadiumides tekivad kaugemates elundites ja kudedes metastaatilised kahjustused, kahjustatud piirkonnas tekib valu ja hingamine muutub raskeks.
Mõnel juhul täheldatakse õhupuudust, kuulmiskvaliteedi langust, ninaverejooksu, mädase eritise ilmnemist ninast, mis hõlmab verehüübeid. Täheldatakse ka kähedust, kurguvalu.
Diagnostika
Kaebuste korral viib spetsialist kõigepealt läbi patsiendi küsitluse ja läbivaatuse. Ta õpib ka ajalugu. Saadud andmete põhjal tehakse esialgne diagnoos. Selle selgituseks instrumentaalsed meetodid uurimine.
Peamine meetod neoplasmide tuvastamiseks nina limaskestal on rinoskoopia, mille käigus sisestatakse ninakäiku endoskoop. See võimaldab teil neoplasmi visualiseerida ja selle üksikasjalikku uurimist läbi viia.
Samuti määratakse patsiendile MRI või CT-skaneerimine. Kahjustuse määra kindlaksmääramiseks kasutatakse tehnikaid.
Kursuse olemuse väljaselgitamiseks on ette nähtud biopsia. Juhtudel, kui uuringu tulemuste kohaselt on see kindlaks tehtud pahaloomuline kasvaja Tellitakse röntgen. Meetodit kasutatakse metastaatiliste kahjustuste olemasolu kindlakstegemiseks.
Täpne diagnoos tehakse kõigi diagnostiliste tulemuste põhjal.
Ravi
Peamine moodustiste ravimeetod on kirurgiline sekkumine. Sõltuvalt arenguastmest eemaldab kirurg ainult kahjustatud koed või moodustise koos ümbritsevate kudedega.
Aga eemaldamine healoomulised kasvajad viiakse läbi, kui on oht nende taandarenguks vähkkasvajateks või kui need põhjustavad ebamugavust.
Kui pahaloomulist kasvajat ei ole võimalik eemaldada selle lokaliseerimise, keemiaravi või kiiritusravi.
Tüsistused
Vähimoodustised ei erine mitte ainult agressiivse kulgemise poolest, vaid on metastaatiliste kahjustuste leviku tõttu võimelised mõjutama ka teiste elundite tööd. Ravi puudumine põhjustab surma südame-, neeru-, kopsu- või maksapuudulikkuse tõttu.
Mõnel juhul kujutavad endast ohtu ka healoomulised moodustised, mis võivad väliste ja sisemiste tegurite mõjul muteeruda vähkkasvajateks.
Prognoos ja ennetamine
Prognoos sõltub patoloogia olemusest. Kell healoomulised kasvajad see on enamasti soodne.
Kuid vähkkasvajate diagnoosimisel on patsientide viieaastane elulemus vastavalt patoloogilise protsessi arenguastmele 80–10%.
Ennetava meetmena soovitavad eksperdid süüa õigesti, loobuda halvad harjumused, välistage kokkupuude kemikaalidega ja läbige regulaarselt ennetavaid uuringuid. Ohtlikus tööstuses töötades on vajalik kasutada individuaalsed vahendid kaitse.
Sageli diagnoositakse ENT-organite kasvajaid ja neil võib olla pahaloomuline kulg, mis põhjustab ravi puudumisel mitmeid tüsistusi. Seetõttu peate ebameeldivate sümptomite ilmnemisel viivitamatult konsulteerima arstiga diagnoosimiseks.
Likvideerida teatud tagajärgede areng, sealhulgas surmav tulemus, lubage ainult õigeaegset ravi.
Kõigist pahaloomulistest kasvajatest moodustavad ENT-organid 23%, meestel - 40%, kusjuures ülekaalus on kõrivähk. 65% kõigist ENT-organite kasvajatest tuvastatakse tähelepanuta jäetud olekus. 40% patsientidest sureb enne, kui on elanud isegi 1 aasta alates diagnoosimise hetkest.
Kõrivähiga patsientidest diagnoositi 34% valesti ja 55% -l neeluvähk. Patsientidel, kellel on kasvajate lokaliseerimine ninaõõnes ja selle paranasaalsed siinused vale diagnoos moodustab 74% juhtudest.
Seega võime järeldada, kui suur peaks olema onkoloogiline valvsus, eriti ENT praktikas.
1978. aasta klassifikatsiooni põhjal on olemas:
1. Mitte-epiteeli kasvajad:
Pehmed koed (sidekude).
Neurogeenne
kasvajad alates lihaskoe
rasvkoe kasvajad
luu ja kõhre neuroepiteliaalsed kasvajad
2. Epiteel
3. Lümfoid- ja vereloomekoe kasvajad.
4. Segatud kasvajad
5. Sekundaarsed kasvajad
6. Kasvajalaadsed moodustised.
Igas rühmas eristatakse hea- ja pahaloomulisi kasvajaid. Kasutatakse ka TNM klassifikatsiooni.
T1 - kasvaja hõivab ühe anatoomilise osa.
T2 - kasvajal on 2 anatoomilist osa või 1 anatoomiline osa, kuid kasvab naaberorganiks, mõjutades mitte rohkem kui ühte anatoomilist osa.
T3 - kasvaja hõivab rohkem kui 2 anatoomilist osa või 2 anatoomilist osa + idanemine naaberorganisse.
N0 - piirkondlikud metastaasid puuduvad
N1 - piirkondlikud metastaasid ühepoolsed ja nihutatavad
N2 - piirkondlikud metastaasid, kahepoolsed, nihutatavad.
N3 - piirkondlikud metastaasid ühepoolsed liikumatud
N4 - piirkondlikud metastaasid, kahepoolne liikumatu või ühepoolne metastaaside konglomeraat, mis kasvab naaberorganiteks.
M0 - kauged metastaasid puuduvad.
Kättemaks kauged metastaasid.
Pahaloomulised kasvajad kõri.
Valitseb vähk, peaaegu alati lamerakk, harva basaalrakk. Kõri sarkoom on äärmiselt haruldane.
Horatiinvähk on meeste pahaloomuliste kasvajate seas 4. kohal, järgnevad sapi-, kopsu- ja söögitoruvähk. Meeste ja naiste haigestumuse, kõrivähi suhe on 22:1.
Kõrivähk esineb alla 30-aastastel ja vanematel kui 40-aastastel inimestel ning alla 20-aastastel naistel.
Tõenäoliselt mõjutatud ülemine osa kõri - keskmine, veelgi harvem - alumine osa.
Valdavalt leitud eksofüütiline vähivorm, mis kasvab aeglaselt. Epiglottise kasvajaga levib protsess ülespoole ja ettepoole, kõri keskosa tursega läbi komissiooni või kõri vatsakese levib levik ülemisse ossa. Kõri alaosa kasvaja kasvab läbi koonilise sideme allapoole ja tungib kaela eesmistesse osadesse.
Varem tekkis kõri eesruumi vähk metastaase sagedamini kahjustuse küljel ja kõige aeglasemalt koos tursega. eesmine osa kõri.
Kõri kasvajate arengus on kolm perioodi:
1. Esialgne - higistamine, ebamugavustunne neelamisel, tüki tunne kurgus.
2. Haiguse täieliku arengu periood - esineb häälekähedus kuni afooniani, hingamisraskused kuni lämbumiseni, neelamishäired kuni täieliku võimatuseni.
3. Metastaaside periood.
Diferentsiaaldiagnostika viiakse läbi tuberkuloosi, skleroosi, süüfilisega.
Lõplik (otsustav) on histoloogiline uuring või ennetava ravi läbiviimine ilma piisava hea tulemus.
Kõrivähi ravi. Kõige sagedamini - kõri ekstirpatsioon, harvem - selle resektsioon, veelgi harvem - rekonstruktiivne operatsioon. Enne kirurgilisele ravile asumist tuleb teha trahheotoomia intubatsioonianesteesia läbiviimiseks ja hingamise tagamiseks järgneval operatsioonijärgsel perioodil.
Kõrivähi operatsioonide tüübid:
1. kasvaja endolarüngeaalne eemaldamine - on näidustatud 1. staadiumi, keskmise sektsiooni kasvaja korral.
2. Kasvaja eemaldamine välise juurdepääsu abil: a. Türotoomia, kõrilõhe - 2. etapis, keskmine põrand; b. Sublingvaalne farüngotoomia. Epiglottise fikseerimata osa kasvajate korral tehakse epiglottise ekstirpatsioon.
3. Kõri resektsioon. Toodetud kasvaja lokaliseerimisega eesmises 2/3 häälelaost koos eesmise kommissuuri levikuga; ühe häälevoldi kahjustusega; alumise kõri piiratud vähiga; kõri ülemise osa piiratud vähiga, eeldusel, et arütenoidsed kõhred on terved.
Resektsioonide tüübid:
külgmine (sagitaalne).
Eesmine-lateraalne (diagonaalne).
Ees (ees).
· Horisontaalne.
4. Larünektoomia – tehakse juhul, kui resektsioon on võimatu või kolmandas etapis.
5. Laiendatud larünektoomia - eemaldatakse kõri, hüoidluu, keelejuur, kõri-neelu külgseinad. Toiming on keelatud. Selle tulemusena moodustub trahheostoomia ja sisestatakse söögitoru toru toitumiseks.
Lisaks operatsioonile kasutage kiiritusravi. Seda hakatakse läbi viima enne operatsiooni protsessi 1. ja 2. etapis. Kui poolte raviseansside järel on kasvaja oluline taandareng, jätkatakse kiiritusravi kuni täisannuseni (60-70 Gy). Juhtudel, kui pooleldi kokkupuutel on kasvaja taandareng alla 50%, siis kiiritusravi katkestatakse ja patsient opereeritakse. kõige kiirgustundlikum on kõri keskmise põranda vähk ja alumise lõigu vähk on kiirgusresistentne. Piirkondlike metastaaside esinemisel tehakse Crile'i operatsioon - külgmise kaela kude, sügavad jugulaarsed lümfisõlmed, sternocleidomastoid lihas, sisemine kaelaveen, submandibulaarsed lümfisõlmed, submandibulaarsed süljenääre. Kaugmetastaaside korral tehakse sümptomaatilist ja keemiaravi. Erandiks on metastaasid kopsudes, kus nende kirurgiline ravi on vastuvõetav.
KEMOTERAAPIA.
Seda kasutatakse lisaks peamisele ravimeetodile või kaugelearenenud juhtudel. Kasutamine: prosedüül, bleomütsiin, metotreksaat, fluorobensotek, sinstrol (2500-3500 mg, kasutatakse meestel).
Ravi tulemused.
Kell kombineeritud ravi 2. staadiumi kõrivähiga ulatub viieaastane elulemus 71-75%, kolmanda etapiga 60-73%, 4. staadiumiga 25-35%, esimese etapiga - 90% juhtudest.
Ebasoodsate tulemuste peamised põhjused on retsidiivid.
Ninaneelu neoplasmid.
Healoomulised kasvajad - papilloomid - lokaliseeritakse reeglina pehme suulae tagumisel pinnal, harvemini ninaneelu külg- ja tagaseintel. Ravi - kirurgiline.
Juveniilne angiofibroom. Lokaliseeritud ninaneelu võlvis. Sageli satub see ninaõõnde choanae kaudu. Koosneb sidekoest ja veresoontest. Omab kiire kasv. Kliinik: nina hingamise häire ja kuulmislangus selle sulgemisel kuulmistoru ja ninaverejooksud. Haridus täidab kiiresti ninaõõne ja ninakõrvalurgete, eriti sphenoidse siinuse. See võib hävitada kolju ossovanie ja tungida selle õõnsusse. Tagumise rinoskoopiaga on näha sinakas, bordoopunane moodustis. Ravi - kirurgiline (Moore'i järgi).
Pahaloomulised kasvajad. Kõige sagedamini esineb see üle 40-aastastel meestel. Sellega kaasneb sinusiit, nii et diagnoos on väga sageli viga. Ilmuma verised probleemid ninast, suletud nasaalsuse olemus, protsess on tavaliselt ühepoolne. Kirurgilisele ravile ligipääs praktiliselt puudub, seetõttu kasutatakse kiiritusravi.
Orofarünksi neoplasmid.
Healoomuline. Viita papilloom, hemangioom.
Pahaloomuline. Vähk domineerib. Eraldage diferentseeritud radioresistentsed kasvajad, esinevad noor vanus ja lastel.
Esialgne lokaliseerimine (sageduse järgi).
· palatine mandlid 58% juhtudest
neelu tagumine sein 16% juhtudest
pehme suulae 10% juhtudest
Kasv on kiire, kiiresti haavanduv, sageli metastaase. Kliinik sõltub kasvaja esialgsest lokaliseerimisest. Kahheksia on seotud sümptomitega, kuna neelamine on häiritud.
Ravi: healoomuliste protsesside korral - operatsioon, mida saab teha suu kaudu või keelealuse farüngotoomiaga. Pahaloomuliste kasvajate korral - kiiritusravi + operatsioon. Enne operatsiooni trahheotoomia ja väliskesta ligeerimine unearter kahjustatud poolel.
Kõri neoplasmid.
Larüngofarüngeaalvähk areneb tavaliselt püriformses siinuses, mõnevõrra harvemini tagasein ja tagumises cricoid piirkonnas. Kõige tüüpilisem eksofüütiline kasvuvorm.
Kaebused: düsfaagia varases staadiumis, kui kasvaja lokaliseerub söögitoru sissepääsu juures ja hingamisraskused lokaliseerimisel kõri sissepääsu juures. Tulevikus valu, häälekähedus, hemoptüüs, halb lõhn. Ravi, nii kirurgiline kui ka kiiritus, on ebaefektiivne.
Operatsioon - larünektoomia ringresektsiooniga emakakaela söögitoru + hingetoru resektsioon. Moodustub farnigostoom, orostoom, esophagostoomia ja trahheostoomia. Võimaluse korral tehakse tulevikus seedetrakti plastiline kirurgia.
OPERATSIOONID, KASUTATAKSE NINA- JA SINUKOOSTE KASVAJATE PUHUL.
Toimingud suu kaudu juurdepääsuga (Denkeri järgi). Näidustused - kasvaja lokaliseerimine nina eesmises-alumises osas, kasvaja eakatel - pahaloomulised, healoomulised kasvajad. Operatsioon on õrn.
Huule all olev sisselõige kahjustuse küljelt jätkub vastasküljele. Esisein on paljastatud ülemine lõualuu, pirnikujuline ava, orbiidi alumine sisenurk. pehmed koed otseparovyvayut ja tõsta üles. Võimalikud viisid lähenemine: ülalõualuu siinuse eesmised ja mediaalsed seinad, ninaõõne alumised ja külgmised seinad. Nende lähenemisviiside abil saab läheneda peamistele, eesmistele siinustele, etmoidlabürindi rakkudele.
Töötamine vastavalt Moore'ile (väline juurdepääs). Näidustused: etmoidlabürindi kasvajad, sphenoid sinus.
Lõige tehakse mööda kulmu, mööda nina külgseina, painutades ümber ninatiiva. Pehmed koed eraldatakse.
Loeng nr 10 Riikliku Kutsekõrgkooli kurgu-kurgu-kurguhaiguste kasvajad „Chel. Roszdravi Riiklik Meditsiiniakadeemia» OTORINOLARÜNGOLOOGIA OSAKOND OSAKONNA JUHATAJA KORKMAZOV MUSOS JUSUFOVITŠ TŠELJABINSK
 Loengu põhiküsimused: üldised omadused ja ENT organite kasvajate epidemioloogia Kasvajate klassifikatsioon Hea- ja pahaloomuliste kasvajate kliinik ja ravi: - kõri; - nina ja paranasaalsed siinused; - kurgud; - kõrva
Loengu põhiküsimused: üldised omadused ja ENT organite kasvajate epidemioloogia Kasvajate klassifikatsioon Hea- ja pahaloomuliste kasvajate kliinik ja ravi: - kõri; - nina ja paranasaalsed siinused; - kurgud; - kõrva
 ENT-organite kasvajate üldtunnused ja epidemioloogia Ülemiste hingamisteede ja kõrvade neoplasmid moodustavad ligikaudu 6–8% inimese kõigist lokalisatsioonidest kasvajatest. Kasvajad võivad pärineda epiteeli-, side-, lihas-, närvi-, kõhre-, luu- ja muudest kudedest. ENT-organite neoplasmide hulgas on kasvajataolisi moodustisi, hea- ja pahaloomulisi kasvajaid. Kõige sagedamini leitakse neid kõris; sageduselt teisel kohal on nina ja ninakõrvalurge, seejärel neelu; kõrvakasvajad on suhteliselt haruldased.
ENT-organite kasvajate üldtunnused ja epidemioloogia Ülemiste hingamisteede ja kõrvade neoplasmid moodustavad ligikaudu 6–8% inimese kõigist lokalisatsioonidest kasvajatest. Kasvajad võivad pärineda epiteeli-, side-, lihas-, närvi-, kõhre-, luu- ja muudest kudedest. ENT-organite neoplasmide hulgas on kasvajataolisi moodustisi, hea- ja pahaloomulisi kasvajaid. Kõige sagedamini leitakse neid kõris; sageduselt teisel kohal on nina ja ninakõrvalurge, seejärel neelu; kõrvakasvajad on suhteliselt haruldased.
 Neoplasmide klassifikatsioon vastavalt histoloogiline struktuur I. Epiteeli kasvajad: A. Healoomulised (papilloom, adenoom jne). B. Pahaloomuline (vähk in situ, lamerakk-kartsinoom, adenokartsinoom, adenoidne tsüstiline vähk, diferentseerumata vähk jne). II. Pehmete kudede kasvajad: A. Healoomulised (lipoom, hemangioom, neurofibroom, neurilemmoom, kemodektoom jne). B Pahaloomuline (fibrosarkoom, angiosarkoom, Kaposi sarkoom jt) III. Luu ja kõhre kasvajad: A. Healoomulised (osteoom, kondroom jne). B. Pahaloomuline (kondrosarkoom jne). IV. Lümfoid- ja vereloomekoe kasvajad. V. Segatud kasvajad. VI. sekundaarsed kasvajad. VII. Kasvajalaadsed moodustised: atüüpiata keratoos, tsüstid, intubatsioongranuloom, polüübid, amüloidiladestused jne.
Neoplasmide klassifikatsioon vastavalt histoloogiline struktuur I. Epiteeli kasvajad: A. Healoomulised (papilloom, adenoom jne). B. Pahaloomuline (vähk in situ, lamerakk-kartsinoom, adenokartsinoom, adenoidne tsüstiline vähk, diferentseerumata vähk jne). II. Pehmete kudede kasvajad: A. Healoomulised (lipoom, hemangioom, neurofibroom, neurilemmoom, kemodektoom jne). B Pahaloomuline (fibrosarkoom, angiosarkoom, Kaposi sarkoom jt) III. Luu ja kõhre kasvajad: A. Healoomulised (osteoom, kondroom jne). B. Pahaloomuline (kondrosarkoom jne). IV. Lümfoid- ja vereloomekoe kasvajad. V. Segatud kasvajad. VI. sekundaarsed kasvajad. VII. Kasvajalaadsed moodustised: atüüpiata keratoos, tsüstid, intubatsioongranuloom, polüübid, amüloidiladestused jne.
 Ennetamine Mis tahes lokalisatsiooniga kasvajate ravi on kõige tõhusam, kui need avastatakse varajases staadiumis, kuid ka neoplasmide varajane diagnoosimine on kõige keerulisem. Kõige tõhusam meetod kasvaja tuvastamiseks on lähedane uurimine ENT-organid patsiendi igal visiidil otorinolaringoloogi juurde, kes esindab selgelt ENT-organite normaalset struktuuri ja suudab õigeaegselt märkida kõik kõrvalekalded normist.
Ennetamine Mis tahes lokalisatsiooniga kasvajate ravi on kõige tõhusam, kui need avastatakse varajases staadiumis, kuid ka neoplasmide varajane diagnoosimine on kõige keerulisem. Kõige tõhusam meetod kasvaja tuvastamiseks on lähedane uurimine ENT-organid patsiendi igal visiidil otorinolaringoloogi juurde, kes esindab selgelt ENT-organite normaalset struktuuri ja suudab õigeaegselt märkida kõik kõrvalekalded normist.

 Reinke-Haecki polüpoosne hüperplaasia on sagedamini kahepoolsed polüübid, mis paiknevad piki häälekurdude vaba äärt eesmisest kommissuurist kuni arütenoidkõhre hääleprotsessini, tavaliselt sinna ei levi.
Reinke-Haecki polüpoosne hüperplaasia on sagedamini kahepoolsed polüübid, mis paiknevad piki häälekurdude vaba äärt eesmisest kommissuurist kuni arütenoidkõhre hääleprotsessini, tavaliselt sinna ei levi.

 Vasaku häälevoldi tsüst - sfäärilise kuju moodustumine koos sile pind, tavaliselt roosa kollaka varjundiga
Vasaku häälevoldi tsüst - sfäärilise kuju moodustumine koos sile pind, tavaliselt roosa kollaka varjundiga
 Kõri healoomulised kasvajad Papilloom on ülemiste hingamisteede healoomuline fibroepiteliaalne kasvaja, mis on üks või sageli mitu papillaarset väljakasvu; mis viib häälekahjustuseni ja hingamisfunktsioonid ja sageli korduvad. etioloogiline tegur papillomatosis on inimese papilloomiviirus papovaviiruse perekonnast; tavaliselt leiab tüübid 6, 11 või nende kombinatsioonid. Kõige sagedamini esineb haigus 2–5-aastastel lastel. Kujult ja välimuselt meenutab papilloomi pind mooruspuu- või lillkapsast, tavaliselt kahvaturoosa värvi, mõnikord hallika varjundiga.
Kõri healoomulised kasvajad Papilloom on ülemiste hingamisteede healoomuline fibroepiteliaalne kasvaja, mis on üks või sageli mitu papillaarset väljakasvu; mis viib häälekahjustuseni ja hingamisfunktsioonid ja sageli korduvad. etioloogiline tegur papillomatosis on inimese papilloomiviirus papovaviiruse perekonnast; tavaliselt leiab tüübid 6, 11 või nende kombinatsioonid. Kõige sagedamini esineb haigus 2–5-aastastel lastel. Kujult ja välimuselt meenutab papilloomi pind mooruspuu- või lillkapsast, tavaliselt kahvaturoosa värvi, mõnikord hallika varjundiga.
 Kõri papillomatoosid: kujult ja välimuselt meenutab papilloomi pind mooruspuu, tavaliselt kahvaturoosa, hallika varjundiga
Kõri papillomatoosid: kujult ja välimuselt meenutab papilloomi pind mooruspuu, tavaliselt kahvaturoosa, hallika varjundiga

 Kontaktgranuloom: arütenoidkõhre ühele hääleprotsessile on tekkinud mittespetsiifiline granuloom, vastasküljele aga granuleerivate servadega haavand.
Kontaktgranuloom: arütenoidkõhre ühele hääleprotsessile on tekkinud mittespetsiifiline granuloom, vastasküljele aga granuleerivate servadega haavand.

 ENT-organite neoplasmide üldised omadused ja epidemioloogia Ülemiste hingamisteede ja kõrvade kasvajad moodustavad ligikaudu 6–8% inimese kõigist lokalisatsioonidest kasvajatest. ENT-organite neoplasmide hulgas on kasvajataolisi moodustisi, hea- ja pahaloomulisi kasvajaid. Kõige sagedamini leitakse neid kõris; sageduselt teisel kohal on nina ja ninakõrvalurge, seejärel neelu; kõrvakasvajad on suhteliselt haruldased.
ENT-organite neoplasmide üldised omadused ja epidemioloogia Ülemiste hingamisteede ja kõrvade kasvajad moodustavad ligikaudu 6–8% inimese kõigist lokalisatsioonidest kasvajatest. ENT-organite neoplasmide hulgas on kasvajataolisi moodustisi, hea- ja pahaloomulisi kasvajaid. Kõige sagedamini leitakse neid kõris; sageduselt teisel kohal on nina ja ninakõrvalurge, seejärel neelu; kõrvakasvajad on suhteliselt haruldased.
 Neoplasmide klassifikatsioon histoloogilise struktuuri järgi I. Epiteeli kasvajad: A. Healoomulised (papilloom, adenoom jne). B. Pahaloomuline (vähk in situ, lamerakk-kartsinoom, adenokartsinoom, adenoidne tsüstiline vähk, mitteerinev vähk jne). II. Pehmete kudede kasvajad: A. Healoomulised (lipoom, hemangioom, neurofibroom, neurilemmoom, kemodektoom jne). B. Pahaloomuline (fibrosarkoom, angiosarkoom, Kaposi sarkoom jne) III. Luu ja kõhre kasvajad: A. Healoomulised (osteoom, kondroom jne). B. Pahaloomuline (kondrosarkoom jne). IV. Lümfoid- ja vereloomekoe kasvajad. V. Segatud kasvajad. VI. sekundaarsed kasvajad. VII. Kasvajalaadsed moodustised: atüüpiata keratoos, tsüstid, intubatsioongranuloom, polüübid, amüloidiladestused jne.
Neoplasmide klassifikatsioon histoloogilise struktuuri järgi I. Epiteeli kasvajad: A. Healoomulised (papilloom, adenoom jne). B. Pahaloomuline (vähk in situ, lamerakk-kartsinoom, adenokartsinoom, adenoidne tsüstiline vähk, mitteerinev vähk jne). II. Pehmete kudede kasvajad: A. Healoomulised (lipoom, hemangioom, neurofibroom, neurilemmoom, kemodektoom jne). B. Pahaloomuline (fibrosarkoom, angiosarkoom, Kaposi sarkoom jne) III. Luu ja kõhre kasvajad: A. Healoomulised (osteoom, kondroom jne). B. Pahaloomuline (kondrosarkoom jne). IV. Lümfoid- ja vereloomekoe kasvajad. V. Segatud kasvajad. VI. sekundaarsed kasvajad. VII. Kasvajalaadsed moodustised: atüüpiata keratoos, tsüstid, intubatsioongranuloom, polüübid, amüloidiladestused jne.
 Vähieelsed haigused Nende hulka kuuluvad: papilloom, pikaajaline limaskesta leukoplaakia ja düskeratoos, selle pahüdermia, sessiilne fibroom, hargogeensed ja muud kroonilised kõri ventrikulaarsed tsüstid põletikulised protsessid, alkoholism, suitsetamine. Kõige usaldusväärsem on papilloomide pahaloomuline kasvaja. vahevorm vahel vähieelsed haigused ja vähki peetakse niinimetatud "in situ vähiks"
Vähieelsed haigused Nende hulka kuuluvad: papilloom, pikaajaline limaskesta leukoplaakia ja düskeratoos, selle pahüdermia, sessiilne fibroom, hargogeensed ja muud kroonilised kõri ventrikulaarsed tsüstid põletikulised protsessid, alkoholism, suitsetamine. Kõige usaldusväärsem on papilloomide pahaloomuline kasvaja. vahevorm vahel vähieelsed haigused ja vähki peetakse niinimetatud "in situ vähiks"
 Kõrivähk Kõrivähk moodustab kuni 5% kõigist inimese pahaloomulistest kasvajatest ja 40–65% inimese vähkidest. ENT organid. Esineb sagedamini meestel (8:1), esinemissageduse tipp on 60–70 eluaastal. Peamised riskitegurid on suitsetamine ja alkoholism. Suitsetajatel on 6–30 korda suurem tõenäosus haigestuda kurguvähki kui mittesuitsetajatel. Muud riskitegurid: söögitoru refluks, kiiritus, anamneesis juveniilne papillomatoosi jm.
Kõrivähk Kõrivähk moodustab kuni 5% kõigist inimese pahaloomulistest kasvajatest ja 40–65% inimese vähkidest. ENT organid. Esineb sagedamini meestel (8:1), esinemissageduse tipp on 60–70 eluaastal. Peamised riskitegurid on suitsetamine ja alkoholism. Suitsetajatel on 6–30 korda suurem tõenäosus haigestuda kurguvähki kui mittesuitsetajatel. Muud riskitegurid: söögitoru refluks, kiiritus, anamneesis juveniilne papillomatoosi jm.
 Kõrivähi vormid – kõige levinum kõrivähi vorm on kõri mittekeratiniseeritud lamerakk-kartsinoom. - Seda kasvajavormi esineb 7-l 10-st kõrivähiga patsiendist. - Muud vormid on vähk, millel on kalduvus keratiniseeruda ja mittekeratiniseeruda.
Kõrivähi vormid – kõige levinum kõrivähi vorm on kõri mittekeratiniseeritud lamerakk-kartsinoom. - Seda kasvajavormi esineb 7-l 10-st kõrivähiga patsiendist. - Muud vormid on vähk, millel on kalduvus keratiniseeruda ja mittekeratiniseeruda.
 Kõrivähi lokaliseerimine Lokalisatsiooni järgi eristatakse kõri ülemise, keskmise või alumise osa vähki. Prognoosiliselt kõige ebasoodsam on kõrivähi ülemine (vestibulaarne) lokalisatsioon (~20–25% juhtudest). See piirkond on rikkaim lahtise kiu ja rasvkoe poolest, vestibulaarse kõri lümfivõrk on laialdaselt seotud jugulaarsete ja supraklavikulaarsete lümfisõlmedega. Kasvaja lokaliseerimine keskmises osas (kuni 65–70% juhtudest) on ravimiseks kõige soodsam. Alumise kõri vähk esineb umbes 10% juhtudest. alumine osakond kõri, võrreldes vestibulaarsüsteemiga, on lümfivõrgustiku poolest vähem rikas. Neid kasvajaid iseloomustab endofüütiline kasv, nad peaaegu ei tõuse limaskestast kõrgemale, kasvavad allapoole.
Kõrivähi lokaliseerimine Lokalisatsiooni järgi eristatakse kõri ülemise, keskmise või alumise osa vähki. Prognoosiliselt kõige ebasoodsam on kõrivähi ülemine (vestibulaarne) lokalisatsioon (~20–25% juhtudest). See piirkond on rikkaim lahtise kiu ja rasvkoe poolest, vestibulaarse kõri lümfivõrk on laialdaselt seotud jugulaarsete ja supraklavikulaarsete lümfisõlmedega. Kasvaja lokaliseerimine keskmises osas (kuni 65–70% juhtudest) on ravimiseks kõige soodsam. Alumise kõri vähk esineb umbes 10% juhtudest. alumine osakond kõri, võrreldes vestibulaarsüsteemiga, on lümfivõrgustiku poolest vähem rikas. Neid kasvajaid iseloomustab endofüütiline kasv, nad peaaegu ei tõuse limaskestast kõrgemale, kasvavad allapoole.
 Rahvusvaheline klassifikatsioon kõrivähk etappide kaupa TNM süsteemis T (kasvaja) - suurus, primaarse protsessi leviku aste, N (sõlme-sõlm) - piirkondlikud metastaasid, M - kauged metastaasid. Kõri on jagatud anatoomilisteks elementideks, et hinnata primaarse kasvaja kasvu (suurust) selle esinemissageduse järgi nendes osades. T 1 - kasvaja on piiratud ühe kõri anatoomilise elemendiga, ilma selle piire hõivamata; T 2 - kasvaja hõivab täielikult ühe anatoomilise elemendi; T 3 - kasvaja ulatub üle ühe anatoomilise elemendi; T 4 - kasvaja levib üle kõri, on kauged metastaasid.
Rahvusvaheline klassifikatsioon kõrivähk etappide kaupa TNM süsteemis T (kasvaja) - suurus, primaarse protsessi leviku aste, N (sõlme-sõlm) - piirkondlikud metastaasid, M - kauged metastaasid. Kõri on jagatud anatoomilisteks elementideks, et hinnata primaarse kasvaja kasvu (suurust) selle esinemissageduse järgi nendes osades. T 1 - kasvaja on piiratud ühe kõri anatoomilise elemendiga, ilma selle piire hõivamata; T 2 - kasvaja hõivab täielikult ühe anatoomilise elemendi; T 3 - kasvaja ulatub üle ühe anatoomilise elemendi; T 4 - kasvaja levib üle kõri, on kauged metastaasid.

 Kliiniline kursus kõrivähk Haiguse kliiniline kulg sõltub suuresti kasvaja kasvuvormist. Kõri tuumori kasvul on kolm vormi: eksofüütiline, endofüütiline, segatud kujul kasvu.
Kliiniline kursus kõrivähk Haiguse kliiniline kulg sõltub suuresti kasvaja kasvuvormist. Kõri tuumori kasvul on kolm vormi: eksofüütiline, endofüütiline, segatud kujul kasvu.
 Kõri vestibulaarse osa vähk Kõige ebasoodsam prognostiline vähkkasvaja lokalisatsioon on vestibulaarses osas.
Kõri vestibulaarse osa vähk Kõige ebasoodsam prognostiline vähkkasvaja lokalisatsioon on vestibulaarses osas.
 Häälekurru vähk a b Kasvaja on tihe, konarlik, kahvaturoosa, esineb sageli häälekurru eesmises 2/3 ulatuses, mõjutades selle ülemist pinda ja vaba serva. Häälekurru kasvaja avaldub düsfooniana üsna varakult. Siin täheldatakse metastaase palju harvemini ja hiljem kui teistes kõrivähi lokalisatsioonides.
Häälekurru vähk a b Kasvaja on tihe, konarlik, kahvaturoosa, esineb sageli häälekurru eesmises 2/3 ulatuses, mõjutades selle ülemist pinda ja vaba serva. Häälekurru kasvaja avaldub düsfooniana üsna varakult. Siin täheldatakse metastaase palju harvemini ja hiljem kui teistes kõrivähi lokalisatsioonides.

 Kõrivähi varajane diagnoosimine See põhineb mitmete banaalsete märkide kombinatsioonil, mis võimaldavad kahtlustada kasvajat. - Näiteks mõne kuu jooksul enne diagnoosi kindlakstegemist täheldatakse kuivust, ärritust, võõrkeha tunnet kurgus. Mõnevõrra hiljem ilmneb väsimus ja häälekurtus, kohmakus neelamisel ja seejärel valu. Kasvaja varajase äratundmise oluline lüli on larüngoskoobi pildi hindamine, mistõttu on vajalik kõri põhjalik uurimine. Pahaloomulise kasvaja diagnoosimisel mängib otsustavat rolli histoloogiline uuring.
Kõrivähi varajane diagnoosimine See põhineb mitmete banaalsete märkide kombinatsioonil, mis võimaldavad kahtlustada kasvajat. - Näiteks mõne kuu jooksul enne diagnoosi kindlakstegemist täheldatakse kuivust, ärritust, võõrkeha tunnet kurgus. Mõnevõrra hiljem ilmneb väsimus ja häälekurtus, kohmakus neelamisel ja seejärel valu. Kasvaja varajase äratundmise oluline lüli on larüngoskoobi pildi hindamine, mistõttu on vajalik kõri põhjalik uurimine. Pahaloomulise kasvaja diagnoosimisel mängib otsustavat rolli histoloogiline uuring.
 Kõrivähi sümptomatoloogia sõltub selle staadiumist ja asukohast. - Kasvaja epiglotisel või valedel häälepaeltel ei pruugi pikka aega avalduda. -Vastupidi, õigetele häälepaeltele lokaliseerituna on hääle teke varakult häiritud: algul muutub hääle tämber, muutub karedaks ja seejärel tekib häälekähedus. - Koos sellega areneb veel üks sümptom - õhupuudus. - Kaugelearenenud staadiumides ilmneb valu neelamisel
Kõrivähi sümptomatoloogia sõltub selle staadiumist ja asukohast. - Kasvaja epiglotisel või valedel häälepaeltel ei pruugi pikka aega avalduda. -Vastupidi, õigetele häälepaeltele lokaliseerituna on hääle teke varakult häiritud: algul muutub hääle tämber, muutub karedaks ja seejärel tekib häälekähedus. - Koos sellega areneb veel üks sümptom - õhupuudus. - Kaugelearenenud staadiumides ilmneb valu neelamisel
 Sümptomatoloogia kõrivähi korral – epigloti- ja kõrivähi korral eelneb valutundele millegi kõrvalise tunne. Esineb hemoptüüsi, lämbumist, raskusi toidu söögitoru kaudu. - Lagunev kasvaja eritab haisu. Patsiendid kaotavad kaalu, nõrgenevad. Seega on kõrivähi varaseim sümptom kõige sagedamini häälekähedus. Kuna see sümptom esineb paljude teiste kõrihaiguste korral, on häälekäheduse põhjuse väljaselgitamine võimalik ainult larüngoskoopia abil.
Sümptomatoloogia kõrivähi korral – epigloti- ja kõrivähi korral eelneb valutundele millegi kõrvalise tunne. Esineb hemoptüüsi, lämbumist, raskusi toidu söögitoru kaudu. - Lagunev kasvaja eritab haisu. Patsiendid kaotavad kaalu, nõrgenevad. Seega on kõrivähi varaseim sümptom kõige sagedamini häälekähedus. Kuna see sümptom esineb paljude teiste kõrihaiguste korral, on häälekäheduse põhjuse väljaselgitamine võimalik ainult larüngoskoopia abil.
 Sümptomatoloogia kõrivähi korral Larüngoskoopia, eriti kui see lokaliseerub tõelisel häälepaelal, võimaldab teil tuvastada kasvaja olemasolu isegi juhtudel, kui selle suurus ei ole suurem kui väike hernes. Sel viisil rakendamine kõige olulisem tingimus vähivastaseks võitluseks – varajane diagnoosimine. Subglottilises ruumis esineb primaarne vähk harva, see on asümptomaatiline ja diagnoositakse, kui see väljub sellest ruumist. Arütenoidse kõhre ühepoolne suurenemine võib siin viidata kasvajale.
Sümptomatoloogia kõrivähi korral Larüngoskoopia, eriti kui see lokaliseerub tõelisel häälepaelal, võimaldab teil tuvastada kasvaja olemasolu isegi juhtudel, kui selle suurus ei ole suurem kui väike hernes. Sel viisil rakendamine kõige olulisem tingimus vähivastaseks võitluseks – varajane diagnoosimine. Subglottilises ruumis esineb primaarne vähk harva, see on asümptomaatiline ja diagnoositakse, kui see väljub sellest ruumist. Arütenoidse kõhre ühepoolne suurenemine võib siin viidata kasvajale.

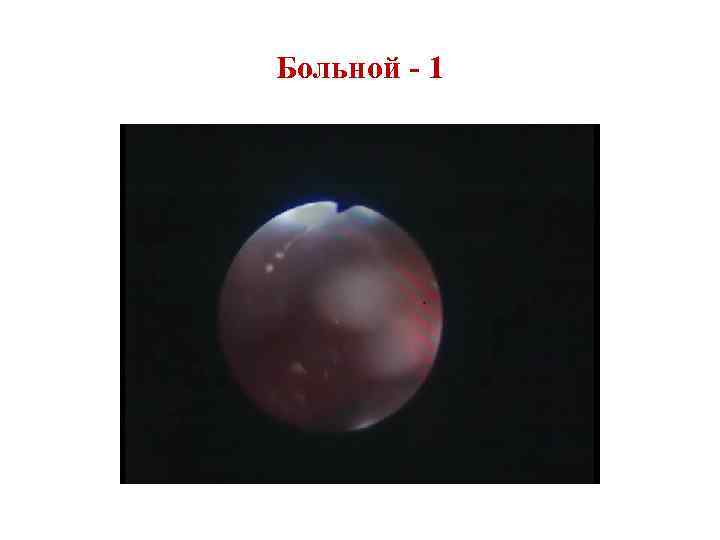



 Kõrivähi ravi Ravi: operatsioon, kiiritus, keemiaravi. I etapis kasutatakse kiiritusmeetodit, samal ajal endolarüngeaalset eemaldamist ja seejärel kiirgusega kokkupuude tunduvad usaldusväärsemad. II etapis on kõige mõistlikum kombineerida kirurgilisi ja tala meetodid. AT III etapp kombineeritud meetod: kõigepealt tehakse kirurgiline ravi ja seejärel kiiritus. Kõrivähiga patsientide kirurgilises ravis kasutatakse kolme tüüpi operatsioone: kõri täielik eemaldamine (larünektoomia), erinevaid valikuid kõri resektsioonid, rekonstrueerivad sekkumised.
Kõrivähi ravi Ravi: operatsioon, kiiritus, keemiaravi. I etapis kasutatakse kiiritusmeetodit, samal ajal endolarüngeaalset eemaldamist ja seejärel kiirgusega kokkupuude tunduvad usaldusväärsemad. II etapis on kõige mõistlikum kombineerida kirurgilisi ja tala meetodid. AT III etapp kombineeritud meetod: kõigepealt tehakse kirurgiline ravi ja seejärel kiiritus. Kõrivähiga patsientide kirurgilises ravis kasutatakse kolme tüüpi operatsioone: kõri täielik eemaldamine (larünektoomia), erinevaid valikuid kõri resektsioonid, rekonstrueerivad sekkumised.
 Kõri resektsiooni võimalused: Kordektoomia – ühe häälepaela eemaldamine. Hemilarünektoomia - kõri poolresektsioon. Kõri eesmine (eesmine) resektsioon - mõlema häälekurru eesmise kommissuuri ja külgnevate osade eemaldamine juhtudel, kui kasvajaprotsess mõjutab neid sektsioone. Kõri horisontaalne resektsioon - kasvaja paiknemisel vestibüülis resekteeritakse kahjustatud elundiosa ja häälekurrud saab päästa.
Kõri resektsiooni võimalused: Kordektoomia – ühe häälepaela eemaldamine. Hemilarünektoomia - kõri poolresektsioon. Kõri eesmine (eesmine) resektsioon - mõlema häälekurru eesmise kommissuuri ja külgnevate osade eemaldamine juhtudel, kui kasvajaprotsess mõjutab neid sektsioone. Kõri horisontaalne resektsioon - kasvaja paiknemisel vestibüülis resekteeritakse kahjustatud elundiosa ja häälekurrud saab päästa.
 Ennetamine Mis tahes lokalisatsiooniga kasvajate ravi on kõige tõhusam, kui need avastatakse varajases staadiumis, kuid ka neoplasmide varajane diagnoosimine on kõige keerulisem. Kõige tõhusam meetod kasvaja tuvastamiseks on ENT-organite põhjalik uurimine patsiendi igal visiidil otorinolarünoloogi juurde, kes esindab selgelt ENT-organite normaalset struktuuri ja suudab õigeaegselt märkida kõik kõrvalekalded normist.
Ennetamine Mis tahes lokalisatsiooniga kasvajate ravi on kõige tõhusam, kui need avastatakse varajases staadiumis, kuid ka neoplasmide varajane diagnoosimine on kõige keerulisem. Kõige tõhusam meetod kasvaja tuvastamiseks on ENT-organite põhjalik uurimine patsiendi igal visiidil otorinolarünoloogi juurde, kes esindab selgelt ENT-organite normaalset struktuuri ja suudab õigeaegselt märkida kõik kõrvalekalded normist.
 Nina ja ninakõrvalurgete neoplasmid Ninaõõnes ja ninakõrvalkoobastes leidub kasvajataolisi moodustisi, hea- ja pahaloomulisi kasvajaid. Kasvajalaadsete moodustiste hulgas on polüübid, tsüstid, papilloomid, kiuline düsplaasia, angiogranuloom (nina vaheseina veritsuspolüüp) jne.
Nina ja ninakõrvalurgete neoplasmid Ninaõõnes ja ninakõrvalkoobastes leidub kasvajataolisi moodustisi, hea- ja pahaloomulisi kasvajaid. Kasvajalaadsete moodustiste hulgas on polüübid, tsüstid, papilloomid, kiuline düsplaasia, angiogranuloom (nina vaheseina veritsuspolüüp) jne.
 Endofotograafia kroonilise polüpoosse etmoidiidi korral: keskmise ninakarbi alt laskub polüüp, mis sulgeb ühise ninakäigu
Endofotograafia kroonilise polüpoosse etmoidiidi korral: keskmise ninakarbi alt laskub polüüp, mis sulgeb ühise ninakäigu
 Nina ja ninakõrvalurgete kasvajad Healoomulistest kasvajatest on suurima tähtsusega papilloomid, adenoomid, vaskulaarsed kasvajad, osteoomid, kondroomid. Pööratud papilloom on healoomuline kasvaja, kuid 10-15% juhtudest muundub see lamerakk-kartsinoomiks. Nina ja ninakõrvalurgete vähk: - kõige sagedamini (55%) on kahjustatud ülalõuaurkevalu; - ninaõõne - 35%; - etmoidsed siinused - 9%; - äärmiselt harva on kahjustatud siinus ja nina vaheseina.
Nina ja ninakõrvalurgete kasvajad Healoomulistest kasvajatest on suurima tähtsusega papilloomid, adenoomid, vaskulaarsed kasvajad, osteoomid, kondroomid. Pööratud papilloom on healoomuline kasvaja, kuid 10-15% juhtudest muundub see lamerakk-kartsinoomiks. Nina ja ninakõrvalurgete vähk: - kõige sagedamini (55%) on kahjustatud ülalõuaurkevalu; - ninaõõne - 35%; - etmoidsed siinused - 9%; - äärmiselt harva on kahjustatud siinus ja nina vaheseina.
 Nina eeskoja seenpapilloom Asub eeskojas nina vaheseinal, mööda välimus meenutab lillkapsast. Kasvaja on healoomuline
Nina eeskoja seenpapilloom Asub eeskojas nina vaheseinal, mööda välimus meenutab lillkapsast. Kasvaja on healoomuline

 Nina ja ninakõrvalurgete pahaloomuliste kasvajate tekke riskifaktorid: Meeste pahaloomulised kasvajad esinevad 2 korda sagedamini kui naistel. Pikaajaline sinusiit, eriti ühepoolne, võib muutuda pahaloomuliseks kasvajaks. Niklitööstuse töötajatel on rohkem kui 100 korda suurem tõenäosus lamerakk-kartsinoomi tekkeks; Muud tööalased ohutegurid: kokkupuude puidutolmuga, erinevaid aineid nahatööstus, kroomi sisaldavad värvained, sinepigaas jne.
Nina ja ninakõrvalurgete pahaloomuliste kasvajate tekke riskifaktorid: Meeste pahaloomulised kasvajad esinevad 2 korda sagedamini kui naistel. Pikaajaline sinusiit, eriti ühepoolne, võib muutuda pahaloomuliseks kasvajaks. Niklitööstuse töötajatel on rohkem kui 100 korda suurem tõenäosus lamerakk-kartsinoomi tekkeks; Muud tööalased ohutegurid: kokkupuude puidutolmuga, erinevaid aineid nahatööstus, kroomi sisaldavad värvained, sinepigaas jne.
 Kaugelearenenud põskkoopavähiga patsiendi kompuutertomograafia. a - koronaalprojektsioon; b - teljesuunaline projektsioon a b
Kaugelearenenud põskkoopavähiga patsiendi kompuutertomograafia. a - koronaalprojektsioon; b - teljesuunaline projektsioon a b
 Ongreni joon eraldab ülalõuaurkevalu See on tingimuslik joon palpebraalse lõhe sisenurgast nurgani alalõualuu. Kui kasvaja asub sellest joonest kõrgemal, on prognoos ebasoodsam, kuna on kalduvus varajaseks metastaasiks üles- ja tagasi. Joone all olevat kasvajat on lihtsam eemaldada ja prognoos on soodsam.
Ongreni joon eraldab ülalõuaurkevalu See on tingimuslik joon palpebraalse lõhe sisenurgast nurgani alalõualuu. Kui kasvaja asub sellest joonest kõrgemal, on prognoos ebasoodsam, kuna on kalduvus varajaseks metastaasiks üles- ja tagasi. Joone all olevat kasvajat on lihtsam eemaldada ja prognoos on soodsam.


